سکته قلبی چگونه رخ میدهد و چه نشانههایی دارد؟


سکته قلبی یکی از اورژانسهای پزشکی جدی است که میتواند زندگی افراد را در عرض چند دقیقه تهدید کند. این وضعیت زمانی رخ میدهد که جریان خون به عضله قلب بهطور ناگهانی کاهش یافته یا قطع شود و بخشهایی از قلب دچار آسیب یا مرگ سلولی شوند. شناخت علائم، عوامل خطر و اقدامات فوری در هنگام سکته قلبی نقش تعیینکنندهای در نجات جان بیمار و کاهش عوارض بلندمدت دارد.
با وجود اینکه سکته قلبی بیشتر در سنین میانسالی و پس از افزایش فشار خون، کلسترول بالا یا سبک زندگی ناسالم رخ میدهد، اما آگاهی و پیشگیری میتواند حتی افراد جوان را نیز از این خطر محافظت کند.
درک علائم اولیه، رعایت سبک زندگی سالم، پایبندی به داروهای تجویزی و مراجعه سریع به مراکز درمانی، به شما این امکان را میدهد که جلوی آسیب جدی قلب را بگیرید و کیفیت زندگی خود را حفظ کنید.
در ادامه این مقاله از دارو دات کام با ما همراه باشید تا به اتفاق هم، درباره سکته قلبی، علائم، راههای پیشگیری و درمان آن بدانیم.
- سکته قلبی چیست؟
- علائم سکته قلبی
- درمان و اقدامات مهم اولیه در هنگام سکته یا حمله قلبی در خانه
- رد کردن سکته قلبی به چه معناست؟
- علت سکته قلبی چیست؟
- چه عواملی ریسک خطر بروز سکته قلبی را بالا میبرند؟
- انواع حمله قلبی
- سکته قلبی چقدر طول میکشد؟
- عوارض سکته قلبی
- برای درمان سکته قلبی چه زمانی و به پزشکان کدام تخصص باید مراجعه کرد؟
- چه آزمایشهایی برای تشخیص حمله قلبی انجام میشود؟
- درمان سکته قلبی چگونه است؟
- بعد از سکته قلبی چه باید کرد؟
- چطور میتوان از وقوع سکته قلبی پیشگیری کرد؟
سکته قلبی چیست؟
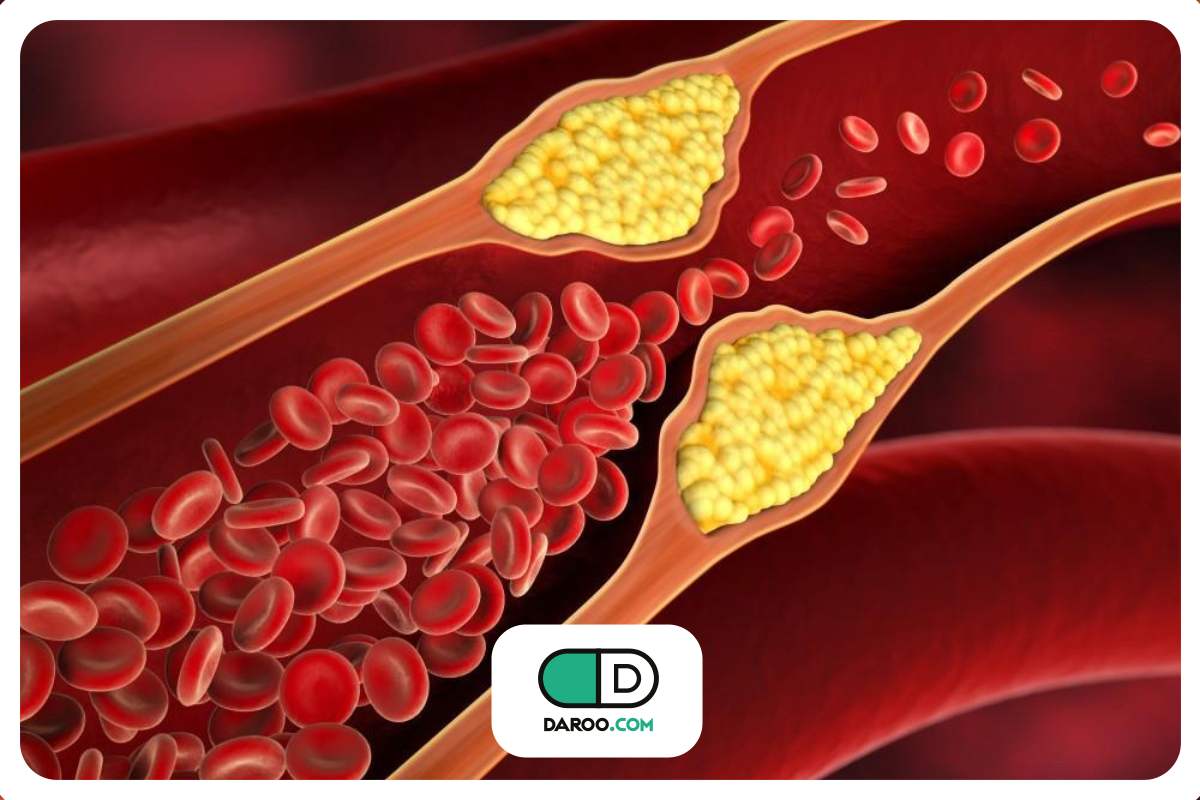
سکته قلبی که در متون پزشکی با عنوان حمله قلبی (Myocardial Infarction) شناخته میشود، وضعیتی حاد و اورژانسی است که در آن بهدنبال انسداد عروق قلب، خونرسانی به بخشی از عضله قلب بهطور ناگهانی کاهش یافته یا بهطور کامل قطع میشود.
این انسداد معمولا نتیجه پیشرفت تدریجی گرفتگی رگهای قلب و پارگی پلاکهای آترواسکلروتیک است که باعث تشکیل لخته و توقف جریان خون میشود.
در صورت تداوم این وضعیت، سلولهای عضله قلب دچار کمبود اکسیژن شده و مرگ سلولی رخ میدهد؛ فرآیندی که در صورت عدم درمان بهموقع میتواند به نارسایی قلبی مزمن یا حتی ایست قلبی منجر شود.
سکته قلبی در چه سنی اتفاق میافتد؟
سکته قلبی محدود به یک بازه سنی مشخص نیست، اما احتمال بروز آن با افزایش سن بیشتر میشود. در مردان، شیوع حمله قلبی معمولاً از دهه چهارم زندگی افزایش مییابد، در حالی که در زنان اغلب پس از یائسگی دیده میشود.
با این حال، افزایش سبک زندگی ناسالم، کمتحرکی، مصرف سیگار و شیوع کلسترول بالا و فشار خون بالا باعث شده موارد سکته قلبی در سنین جوانتر نیز گزارش شود.
علائم سکته قلبی
علائم سکته قلبی بسته به شدت انسداد، محل درگیری عروق و شرایط زمینهای بیمار متغیر است. این علائم ممکن است ناگهانی یا تدریجی ظاهر شوند و همیشه بهصورت درد شدید بروز نکنند.
شایعترین نشانههای سکته قلبی عبارتند از:
- درد قفسه سینه با احساس فشار، سنگینی یا سوزش
- انتشار درد به شانه، بازو، گردن، فک یا پشت
- تنگی نفس بدون علت مشخص
- تپش قلب یا احساس ضربان نامنظم
- تعریق سرد، تهوع، استفراغ یا سرگیجه
برای کسب اطلاعات بیشتر درباره ارتباط درد بازوی چپ با حمله قلبی، میتوانید مقاله «درد بازوی چپ چه وقت نشان دهنده مشکل قلبی است؟» را مطالعه کنید.
علائم خطرناک سکته قلبی
برخی نشانهها بیانگر درگیری شدید قلب هستند و نیاز به اقدام فوری دارند. این علائم با پیشرفت مراحل سکته قلبی همراهند:
- درد شدید و مداوم قفسه سینه بیش از ۲۰ تا ۳۰ دقیقه
- افت سطح هوشیاری یا بیهوشی
- تنگی نفس شدید همراه با کبودی لبها
- علائم تهدیدکننده حیات مانند کاهش فشار خون یا توقف نبض که میتواند به ایست قلبی منجر شود.
در چنین شرایطی، آغاز سریع مراقبتهای اورژانسی سکته قلبی و در صورت لزوم انجام CPR در مواقع سکته نقش حیاتی دارد.
علائم سکته قلبی در مردان
در سکته قلبی در مردان، علائم واضحتر هستند. درد شدید قفسه سینه که به دست چپ انتشار پیدا میکند، تعریق شدید و تنگی نفس از نشانههای غالب است.
مردان بیشتر دچار انسداد کامل عروق اصلی قلب میشوند و به همین دلیل علائم ناگهانیتر و شدیدتر بروز میکند.
علائم سکته قلبی خفیف در زنان چیست؟
در سکته قلبی در زنان، علائم میتوانند کمتر مشخص باشند. بسیاری از زنان درد واضح قفسه سینه را تجربه نمیکنند و بهجای آن با علائمی مانند خستگی شدید، تهوع، سوء هاضمه، اضطراب ناگهانی یا درد مبهم در پشت و فک مراجعه میکنند.
این تفاوتها یکی از دلایل تأخیر در تشخیص سکته قلبی در زنان است.
سن سکته قلبی در زنان چند است؟
سن سکته قلبی در زنان معمولا بالاتر از مردان است و اغلب پس از یائسگی افزایش مییابد. کاهش سطح استروژن باعث از بین رفتن اثر محافظتی عروق میشود و همراه با افزایش فشار خون و چربی خون، احتمال حمله قلبی را بیشتر میکند.
درمان و اقدامات مهم اولیه در هنگام سکته یا حمله قلبی در خانه
در صورت بروز علائم مشکوک، هرگونه تأخیر خطرناک است. اقدامات اولیهای که باید انجام دهید، شامل موارد زیر میشوند:
- تماس فوری با 115
- جلوگیری از فعالیت بدنی بیمار
- قرار دادن بیمار در وضعیت نیمهنشسته
- مصرف داروی تجویزشده قبلی مانند نیتروگلیسیرین در صورت دستور پزشک
- در صورت بیهوشی، آغاز CPR تا رسیدن نیروهای امدادی
- احساس فشار، سنگینی، تنگی، فشردگی یا درد در مرکز یا سمت چپ قفسه سینه که بیش از چند دقیقه طول بکشد یا بیاید و برود.
- درد یا ناراحتی که به بازوها (معمولاً چپ)، شانه، پشت، گردن، فک یا شکم سرایت کند.
- تنگی نفس و مشکل در تنفس که ممکن است قبل یا همراه با درد قفسه سینه رخ دهد.
- عرق سرد
- احساس سبکی سر، سرگیجه یا غشکردن
- حالت تهوع یا استفراغ
- اضطراب شدید
رد کردن سکته قلبی به چه معناست؟
رد کردن سکته قلبی به این معناست که فرد با وجود خطر وقوع سکته قلبی، دچار آسیب جدی نشده یا از پیامدهای شدید آن پیشگیری شده است.
این اصطلاح معمولا بهصورت غیررسمی به وضعیتی اشاره دارد که در آن، بهدلیل اقدام سریع پزشکی، تشخیص بهموقع یا درمان موثر، از عوارضی مانند مرگ یا آسیب دائمی به عضله قلب جلوگیری میشود.
علت سکته قلبی چیست؟
سکته قلبی زمانی رخ میدهد که جریان خون به عضله قلب بهطور ناگهانی کاهش یابد یا قطع شود. اصلیترین علت سکته قلبی تجمع تدریجی رسوبات چربی، کلسترول و دیگر مواد روی دیواره عروق کرونر است که بهمرور زمان پلاک ایجاد میکند. این فرایند به نام آترواسکلروز شناخته میشود.
زمانی که سطح پلاک متلاشی شود، واکنش خون برای ترمیم باعث تشکیل لخته در همان ناحیه میشود و این لخته میتواند مسیر عبور خون را کاملا سد کند. نتیجه آن کاهش اکسیژنرسانی به عضله قلب و آسیب سلولی است.
در واقع، بدون رسیدن خون کافی، بخشی از عضله قلب شروع به مرگ سلولی میکند و این همان سکته قلبی است.
علاوه بر عوامل اصلی، برخی عوامل ثانویه نیز میتوانند باعث بروز سکته قلبی شوند؛ حتی در افرادی که سابقه شناختهشده بیماری قلبی ندارند. چاقی، اضافه وزن و کمتحرکی با افزایش فشار خون، اختلال چربی خون و کاهش توان قلبی و عروقی، از مهمترین زمینهسازهای سکته قلبی بهویژه در جوانان محسوب میشوند.
سبک زندگی ناسالم شامل مصرف مداوم غذاهای چرب و فستفودی در کنار بیتحرکی، نقش موثری در افزایش کلسترول و پیشرفت گرفتگی رگهای قلب دارند.
همچنین مصرف دخانیات مانند سیگار و قلیان و مصرف بیشازحد الکل با افزایش التهاب عروقی و تمایل به لختهسازی، خطر حمله قلبی را بهطور قابلتوجهی افزایش میدهد.
در افرادی که سابقه بیماری قلبی یا سکته قلبی دارند، عواملی مانند استرس شدید، افزایش ناگهانی فشار خون، فعالیتهای سنگین و قطع یا فراموشکردن مصرف داروهای قلبی میتوانند از دلایل اصلی بروز سکته قلبی مجدد باشند.

علت سکته قلبی سریع چیست؟
وقتی پلاکهای داخل عروق کرونر ثابت و پایدار نیستند، ممکن است یک پلاک ناچیز، ناگهانی پاره شود. این پارگی باعث میشود که سیستم انعقادی بدن، سریعا شروع به تشکیل لخته کند تا جلوی خونریزی را بگیرد. در این حالت، لخته خودش میتواند شریان را کاملا ببندد و سکته قلبی سریع رخ دهد.
همچنین، مواردی غیر از آترواسکلروز نیز میتوانند باعث سکته سریع شوند:
- اسپاسم شدید عروق قلب
- بیماری عروق کرونری (CAD) در برخی افراد اغلب جوانتر
- فاکتورهای محرک مثل استرس عاطفی شدید یا استفاده از مواد محرک
سطوح بالای پروتئین C-واکنشگر (CRP) چه ربطی به سکته قلبی دارد؟
پروتئین C-واکنشگر (CRP) یک نشانگر التهابی است که وقتی در خون بالا میرود، نشاندهنده التهاب فعال در رگهای قلبی است. سطوح بالای پروتئین C-واکنشگر (CRP) میتواند باعث ضعیف شدن و پارگی پلاکهای چربی در دیواره عروق کرونر شود و منجر به تشکیل لخته و انسداد ناگهانی عروق قلب و در نتیجه سکته قلبی شود.
چه عواملی ریسک خطر بروز سکته قلبی را بالا میبرند؟
ریسک سکته قلبی را میتوان به دو دسته قابل تغییر و غیرقابل تغییر تقسیم کرد:
عوامل غیرقابل تغییر عبارتند از:
- سن بالا در مردان بالای 45 سال و زنان بالای 55 سال
- سابقه خانوادگی بیماری قلبی زودرس
عوامل قابل تغییر نیز شامل موارد زیر میشود:
- فشار خون بالا که به مرور باعث آسیبرساندن به دیواره عروق میشود.
- کلسترول بالا، بهخصوص LDL بالا و HDL پایین
- دیابت و قند خون کنترلنشده
- مصرف سیگار و تنباکو
- چاقی، کمتحرکی و رژیم غذایی ناسالم
- استرس مزمن و مصرف مواد محرک مانند کوکائین یا آمفتامینها
نکته! این عوامل باعث تسریع آترواسکلروز و افزایش احتمال پارگی پلاک میشوند.
برای اطلاعات بیشتر درباره تأثیر دود سیگار بر خطر حمله قلبی، مقاله زیر را بخوانید:
حمله قلبی در ایران چقدر شایع است؟
به گزارش خبرگزاری ایرنا، دبیر اجرایی هشتمین کنگره بینالمللی نارسایی قلب ایران اعلام کرده است که سالانه 160 هزار نفر در ایران به دلیل بیماری های قلبی و عروقی فوت می کنند و از هر 5 نفر، 1 نفر جان خود را در اثر سکته قلبی از دست میدهد. وی همچنین عنوان کرده است که سن سکته قلبی در ایران به 35 سال رسیده است.
انواع حمله قلبی
حملات قلبی میتوانند بر اساس میزان و نوع انسداد شریان کرونری و تاثیر آن بر فعالیت الکتریکی قلب، طبقهبندی شوند. 3 نوع اصلی حمله قلبی بر اساس تغییرات الکتروکاردیوگرام (ECG یا EKG) که با اندازهگیری نوار قلب (ECG) که بهعنوان قطعه ST شناخته میشود و سطح پروتئین قلب در خون تشخیص داده میشوند، عبارتند از:
انسداد کامل و حاد یک شریان کرونری STEMI
این نوع حمله قلبی معمولا به دلیل انسداد کامل و حاد یک شریان کرونری متوسط یا بزرگ رخ میدهد. در نوار قلب، تغییرات خاصی به نام بالا رفتن قطعه ST مشاهده میشود که نشاندهنده آسیب گسترده به عضله قلب است. این وضعیت نیازمند درمان فوری و تهاجمی برای باز کردن شریان مسدود شده است.
انسداد جزئی در یک شریان کرونری NSTEMI
این نوع حمله قلبی اغلب نشاندهنده انسداد جزئی در یک شریان کرونری است. در نوار قلب، بالا رفتن قطعه ST مشاهده نمیشود، اما آزمایشهای خون نشاندهنده آسیب به عضله قلب هستند. بااینحال، در برخی موارد نیز ممکن است انسداد کامل شریان وجود داشته باشد.
آنژین ناپایدار Unstable angina
نوع دیگری از حمله قلبی وجود دارد که به آن آنژین ناپایدار میگویند. در آنژین ناپایدار، فرد علائم حمله قلبی را دارد اما آزمایشها آسیب به قلب را نشان نمیدهند. با اینحال خونرسانی به قلب هنوز بهطورجدی محدود است و فرد در معرض خطر بالای حمله قلبی قرار دارد.
تفاوت حمله قلبی و سکته قلبی چیست؟
در زبان فارسی، اصطلاحات حمله قلبی و سکته قلبی اغلب بهجای یکدیگر به کار میروند. در واقع این دو اصطلاح معادل یکدیگر هستند و هر دو به وضعیت پزشکی انفارکتوس میوکارد (Myocardial Infarction) اشاره دارند. این وضعیت زمانی رخ میدهد که جریان خون به بخشی از عضله قلب به دلیل انسداد در شریانهای خونی قطع یا بهشدت کاهش مییابد.
سکته قلبی چقدر طول میکشد؟
زمانی که یک شریان کرونر مسدود میشود، آسیب به عضله قلب میتواند ظرف کمتر از ۳۰ دقیقه آغاز شود و هرچه بازگشت جریان خون به تأخیر بیفتد، بخش بیشتری از عضله قلب تخریب میشود.
سکته قلبی در فاز حاد میتواند چند دقیقه تا چند ساعت طول بکشد، اما مهمترین موضوع این است که درمان هرچه سریعتر انجام شود زیرا با گذشت زمان، میزان مرگ عضله قلب بیشتر خواهد شد و این موضوع، ارتباط مستقیمی با بروز نارسایی قلبی در آینده دارد.
حمله قلبی چه احساسی دارد؟
احساس سکته قلبی میتواند برای هر فرد متفاوت باشد و همیشه به شکلی که در فیلمها به تصویر کشیده میشود، نیست. بسیاری از افراد آن را بهصورت فشردگی، سنگینی یا درد خردکننده در قفسه سینه توصیف میکنند.
این احساس درد ممکن است به فراتر از قفسه سینه گسترش یابد و در بازوها بهویژه بازوی چپ، شانه، گردن، فک، پشت یا حتی قسمت بالای شکم حس شود. گاهی اوقات، افراد این درد را با سوء هاضمه، سوزش سر دل یا حتی درد عضلانی اشتباه میگیرند.
علاوه بر درد، سکته قلبی میتواند با علائم دیگری مانند تنگی نفس، تعریق سرد و ناگهانی، تهوع و استفراغ، سرگیجه یا احساس سبکی سر و احساس اضطراب شدید نیز همراه باشد که تجربه هر فرد را متفاوت میکند.
مهم است به یاد داشته باشید که در برخی موارد، بهخصوص در زنان، افراد مسن و بیماران دیابتی، ممکن است هیچ درد قفسه سینهای وجود نداشته باشد.
در این افراد، علائم غیرمعمولتری مانند خستگی شدید، درد در پشت یا فک، یا تنگی نفس ممکن است تنها نشانههای سکته قلبی باشند. این تفاوت در علائم نشان میدهد که نباید تنها به درد قفسه سینه بهعنوان تنها نشانه سکته قلبی تکیه کرد.
عوارض سکته قلبی
عوارض سکته قلبی بسته به شدت و مدت انسداد، درمان بهموقع و شرایط بیمار متفاوت است.
مهمترین عوارض این عارضه عبارتند از:
- نارسایی قلبی در اثر کاهش قدرت پمپاژ قلب؛
- التهاب اطراف قلب (پریکاردیت) یا سندرم پس از سکته؛
- خونریزی، تشکیل لخته در قسمتهای دیگر بدن و خطر سکته مغزی ثانویه؛
- آریتمیها یا اختلال ریتم قلبی که میتوانند به ایست قلبی منجر شوند؛
- کاردیژنیک شوک که زمانی رخ میدهد که قلب دیگر قادر به تأمین خون کافی برای بدن نیست.
برای درمان سکته قلبی چه زمانی و به پزشکان کدام تخصص باید مراجعه کرد؟
سکته قلبی یک اورژانس پزشکی کامل است. در فاز حاد، باید بلافاصله به اورژانس مراجعه کرد یا با 115 تماس گرفت تا درمان سریع آغاز شود زیرا سکته قلبی، میتواند در عرض چند دقیقه باعث مرگ عضله قلب شود.
پس از تثبیت وضعیت اولیه، درمان باید توسط متخصص قلب و عروق انجام شود. در مواردی که نیاز به باز کردن عروق یا جراحی باشد، فوقتخصص اینترونشنال کاردیولوژی یا جراح قلب درگیر میشوند.
چه آزمایشهایی برای تشخیص حمله قلبی انجام میشود؟
برای تشخیص دقیق حمله قلبی و میزان آسیب به قلب، پزشکان از مجموعهای از آزمایشها و روشهای تصویربرداری استفاده میکنند:
الکتروکاردیوگرام (ECG یا EKG)
این آزمایش، یکی از اولین و سریعترین آزمایشهایی است که در بخش اورژانس انجام میشود. ECG فعالیت الکتریکی قلب را ثبت میکند و میتواند نشانههای آسیب به عضله قلب یا ناهنجاریهای ریتم را نشان دهد.
آزمایش خون
اندازهگیری سطح تروپونین قلبی در خون یکی از قابلاعتمادترین روشهای تشخیصی است. تروپونین یک شاخصه شیمیایی است که زمانی که سلولهای عضله قلب در طول حمله قلبی آسیب میبینند، وارد جریان خون میشود. سایر شاخصهها مانند کراتین کیناز (CK) و لاکتات دهیدروژناز (LDH) نیز ممکن است بررسی شوند.
اکوکاردیوگرام
این آزمایش با استفاده از امواج فراصوت، تصاویری از داخل و خارج قلب ایجاد میکند. اکوکاردیوگرام به ارزیابی عملکرد پمپاژ قلب و نحوه عملکرد دریچهها کمک میکند.
آنژیوگرافی کرونری یا کاتتریزاسیون قلب
این روش از اشعه ایکس و یک ماده حاجب (رنگ) برای مشاهده عروق خونی قلب استفاده میکند و به شناسایی هرگونه انسداد در آنها کمک میکند.
سیتیاسکن قلب
این اسکن تصاویر بسیار دقیقی از قلب و عروق خونی آن تولید میکند و میتواند تنگی یا سخت شدن قابلتوجه شریانهای کرونری را نشان دهد.
امآرآی قلب
امآرآی قلب با استفاده از یک میدان مغناطیسی قوی و پردازش کامپیوتری، تصاویری از قلب ایجاد میکند و میتواند مشکلات جریان خون در شریانهای منتهی به قلب را تشخیص دهد.
تست استرس ورزشی
این تست ممکن است شامل ECG، اکوکاردیوگرام یا اسکنهای هستهای باشد که در حین فعالیت بدنی انجام میشود تا مشخص شود آیا قلب در حین کار سخت، خون کافی دریافت میکند یا خیر.
اسکنهای هستهای قلب
در این اسکنها، یک رنگ رادیواکتیو به خون تزریق میشود و سپس با استفاده از روشهای تصویربرداری پیشرفته، مناطقی از قلب که خون کافی دریافت نمیکنند یا آسیبدیدهاند، مشخص میشوند.
درمان سکته قلبی چگونه است؟
درمان سکته قلبی به شدت حمله، میزان آسیب واردشده به عضله قلب و سرعت رسیدن بیمار به مرکز درمانی بستگی دارد. پس از انتقال بیمار به بیمارستان، پزشک با بررسی وضعیت عمومی، نوار قلب، آزمایشهای خونی مانند تروپونین و روشهای تصویربرداری، مناسبترین مسیر درمان را انتخاب میکند.
هدف اصلی درمان، بازگرداندن هرچه سریعتر جریان خون به بافت قلب و پیشگیری از گسترش آسیب است زیرا هر دقیقه تأخیر میتواند باعث تخریب بیشتر عضله قلب شود.
در مراحل اولیه، اقدامات اورژانسی و درمانهای دارویی برای تثبیت وضعیت بیمار انجام میشود. در صورت وجود انسداد عروق، بسته به شرایط، روشهای مداخلهای مانند آنژیوپلاستی، استنتگذاری یا در موارد خاص جراحی بایپس عروق کرونر انجام میگیرد.
به همین دلیل، آگاهی از اینکه هنگام سکته قلبی چه باید کرد و مراجعه سریع به مراکز درمانی، نقش تعیینکنندهای در نجات جان بیمار دارد.
اقدامات اولیه و درمانهای اورژانسی سکته قلبی
درمان سکته قلبی از همان دقایق نخست بر بازگرداندن جریان خون و اکسیژن به عضله قلب متمرکز است. اگر قلب برای مدتی بدون خونرسانی باقی بماند، آسیب ایجادشده برگشتناپذیر خواهد بود. در مواردی که بیمار دچار ایست قلبی شود، احیای قلبی–ریوی (CPR) و ماساژ قلبی از اقدامات حیاتی محسوب میشوند.
درمان دارویی اورژانسی شامل داروهایی است که برای کاهش لختهسازی، کنترل درد قفسه سینه، تنظیم ضربان قلب و کاهش فشار روی قلب تجویز میشوند. نوع دارو، دوز و مدت مصرف آنها بر اساس شدت سکته قلبی و شرایط بالینی بیمار تعیین میشود.
روشهای مداخلهای و جراحی در درمان سکته قلبی
در بسیاری از بیماران، برای رفع انسداد عروق کرونر از روشهای مداخلهای استفاده میشود. آنژیوپلاستی عروق کرونر یکی از رایجترین روشهاست که در آن با کمک بالن، رگ مسدودشده باز میشود و در صورت نیاز، استنت قلبی برای باز نگهداشتن رگ قرار داده میشود. این روش در برخی مراکز با کمک لیزر نیز انجام میگیرد.
در موارد پیچیدهتر یا انسدادهای گسترده، ممکن است روشهای جراحی به کار گرفته شوند از جمله:
- جراحی بایپس عروق کرونر
- آتروکتومی یا برداشتن پلاک از داخل رگ
- کاتتریزاسیون قلبی
- جراحی قلب باز
- پیوند قلب در موارد نادر و نارسایی شدید قلب
روشهای بازگرداندن جریان خون
این روشها برای باز کردن شریان مسدود شده و بازگرداندن جریان خون به عضله قلب ضروری هستند.
- آنژیوپلاستی کرونری و استنتگذاری: این روش ارجح برای بازگرداندن جریان خون است، بهخصوص اگر بتوان آن را ظرف ۱۲۰ دقیقه از تشخیص انجام داد. در این روش، یک کاتتر با بالون کوچک وارد شریان مسدود شده میشود. بالون باد شده و شریان را باز میکند. اغلب، یک استنت (یک لوله مشبک سیمی کوچک) در محل انسداد قرار داده میشود تا شریان باز بماند و از انسداد مجدد جلوگیری شود.
- جراحی بایپس عروق کرونری: در موارد انسدادهای شدیدتر یا زمانی که PCI مناسب نیست، جراحی بایپس انجام میشود. در این عمل جراحی، یک رگ خونی سالم از قسمت دیگری از بدن (مانند پا یا سینه) برداشته شده و برای ایجاد یک مسیر جایگزین (بایپس) در اطراف بخش مسدود شده شریان کرونری استفاده میشود تا خون بتواند به عضله قلب برسد.
برای آشنایی با داروی لیزینوپریل، که از دسته مهارکنندههای ACE محسوب میشود، مطلب زیر را مطالعه کنید:
درمان سکته قلبی خفیف
در سکته قلبی خفیف، درمان با دارودرمانی فوری آغاز میشود و سپس با برنامههای بلندمدت برای پیشگیری از حملات بعدی ادامه مییابد. مراقبتهای بیمارستانی، پایش مداوم وضعیت قلب و اصلاح سبک زندگی نقش مهمی در بهبود بیمار دارند.
روند درمان شامل ارزیابی اولیه، کنترل درد قفسه سینه، درمان ضدپلاکت و ضدانعقاد، مصرف بتابلاکرها، تصمیمگیری برای آنژیوگرافی در صورت نیاز و در نهایت درمانهای حمایتی و پیگیری منظم پزشکی است.
داروهای سکته قلبی کدامند؟
دارو رمانی بخش اصلی درمان سکته قلبی، بهویژه در موارد خفیف یا سکتههای خاموش است. انتخاب دارو به عواملی مانند شدت حمله، سن، جنسیت، بیماریهای زمینهای و داروهای مصرفی دیگر بستگی دارد.
شایعترین داروهای مورد استفاده برای کنترل سکته قلبی، شامل موارد زیر میشوند:
- آسپرین و سایر داروهای ضدپلاکت برای جلوگیری از تشکیل لخته
- استاتینها برای کاهش کلسترول و پایدارسازی پلاکهای عروقی
- بتابلاکرها برای کاهش ضربان و فشار روی قلب
- داروهای کنترل فشار خون مانند مهارکنندههای ACE یا ARB
مصرف این داروها باید طبق دستور پزشک انجام شود.
قرص برای سکته قلبی
پس از سکته قلبی، مصرف دارو بهصورت منظم و بلندمدت آغاز میشود تا از آسیب بیشتر به عضله قلب جلوگیری شده و خطر سکته مجدد کاهش یابد. این داروها با اهداف زیر تجویز میشوند:
- جلوگیری از تشکیل لخته خون
- کاهش بار کاری قلب
- کنترل فشار خون
- کاهش کلسترول و پایدارسازی پلاکهای عروقی
- بهبود جریان خون در عروق کرونر
پایبندی به زمان و دوز مصرف دارو، نقش بسیار مهمی در کاهش مرگومیر و عوارض سکته قلبی دارد. داروهای رایج پس از سکته قلبی را در جدول زیر آوردهایم:
| دسته دارویی | داروهای رایج | کاربرد / عملکرد |
|---|---|---|
| ضدپلاکتها | آسپرین (Aspirin)، کلوپیدوگرل (Clopidogrel) | جلوگیری از تشکیل لخته و انسداد مجدد عروق |
| بتابلاکرها | متوپرولول (Metoprolol)، آتنولول (Atenolol)، بیسوپرولول (Bisoprolol)، کارودیلول (Carvedilol)، پروپرانولول (Propranolol) | کاهش ضربان قلب، کاهش فشار روی قلب، پیشگیری از آریتمی و حمله قلبی مجدد |
| استاتینها | آتورواستاتین (Atorvastatin)، رزوواستاتین (Rosuvastatin)، سیمواستاتین (Simvastatin)، پراواستاتین (Pravastatin) | کاهش کلسترول خون، پایدارسازی پلاکهای عروقی، پیشگیری از انسداد رگها |
| مهارکنندههای ACE | انالاپریل (Enalapril)، لیزینوپریل (Lisinopril)، کاپتوپریل (Captopril) | کاهش فشار خون، محافظت از عضله قلب و پیشگیری از نارسایی قلبی |
| ARBها | لوزارتان (Losartan)، والزارتان (Valsartan) | جایگزین ACE برای بیمارانی که تحمل ACE ندارند، کنترل فشار خون و محافظت قلب |
| ضدانعقادها | وارفارین (Warfarin)، ریواروکسابان (Rivaroxaban) | کاهش تشکیل لخته در بیماران با خطر بالای لختهسازی |
| نیتراتها | نیتروگلیسیرین (Nitroglycerin) | کاهش درد قفسه سینه و گشاد کردن عروق کرونر |
پروپرانول و سکته قلبی
پروپرانولول یک بتابلاکر است که برای کنترل فشار خون، آنژین صدری، تپش قلب غیرطبیعی (آریتمی) و کاهش خطر حمله قلبی تجویز میشود. این دارو بهطور مستقیم باعث سکته قلبی نمیشود و در بسیاری از بیماران، مصرف آن به کاهش احتمال مرگ ناگهانی قلبی کمک میکند.
با این حال، مصرف خودسرانه، دوز نامناسب یا قطع ناگهانی پروپرانولول میتواند باعث افت شدید فشار خون یا ضربان قلب شود و در بیماران قلبی خطرناک باشد.
برای آشنایی با داروهای ضروری که بعد از حمله قلبی باید مصرف شوند، مطلب زیر را بخوانید:
درمان سکته قلبی در خانه
سکته قلبی بیماری نیست که بتوان آن را در خانه درمان کرد. تنها اقدام موثر در خانه، انجام اقدامات اولیه تا رسیدن اورژانس است. احیای قلبی ریوی (CPR) فقط در صورتی انجام میشود که فرد آموزش دیده باشد و بیمار دچار ایست قلبی و بیهوشی شده باشد.
سایر اقدامات حمایتی شامل مصرف داروهای تجویزشده قبلی مانند آسپرین یا نیتروگلیسیرین در صورت دستور پزشک، باز نگهداشتن مسیر تنفس، آرامکردن بیمار و جلوگیری از فعالیت بدنی است. ادامه درمان پس از ترخیص نیز شامل مصرف منظم داروها، رعایت رژیم غذایی و مراقبتهای پزشکی خواهد بود.
رژیم غذایی پس از سکته قلبی
رژیم غذایی سالم پس از سکته قلبی نقش کلیدی در پیشگیری از حمله مجدد و بهبود عملکرد قلب دارد. کاهش مصرف غذاهای چرب، نمک، قند و مواد فرآوریشده و افزایش مصرف میوهها، سبزیجات، غلات کامل، حبوبات، ماهیهای چرب و روغنهای گیاهی سالم توصیه میشود.
همراه با رژیم غذایی مناسب، نوشیدن آب کافی، پرهیز از الکل، کنترل استرس و تنظیم برنامه غذایی زیر نظر پزشک و متخصص تغذیه، بخش مهمی از روند درمان و بازتوانی بیماران سکته قلبی را تشکیل میدهد.
بعد از سکته قلبی چه باید کرد؟
پس از سکته قلبی، پیگیری دقیق و بازتوانی قلبی اهمیت دارد:
- پیگیری پزشکی منظم و انجام آزمایشها و نوار قلب دورهای
- مصرف مرتب داروها طبق دستور پزشک
- اصلاح سبک زندگی با ترک سیگار، کاهش مصرف الکل، ورزش سبک و منظم و کنترل وزن
- رژیم غذایی مناسب با تمرکز بر کاهش چربیهای اشباع، نمک و قند و افزایش مصرف سبزیجات، میوهها، غلات کامل و ماهیهای چرب
- کنترل استرس و فشار خون با روشهای علمی و تایید شده
هدف اصلی این اقدامات، کاهش خطر سکته مجدد، بهبود عملکرد قلب و جلوگیری از پیشرفت نارسایی قلبی است.
چه زمانی میتوانید فعالیتهای خود پس از سکته قلبی را از سر بگیرید؟
بازگشت به فعالیتهای عادی پس از سکته قلبی یک روند آرام است که باید با دقت و تحتنظر پزشک انجام شود. زمان دقیق از سرگیری فعالیتها به عوامل مختلفی بستگی دارد:
- شدت حمله قلبی: میزان آسیب به عضله قلب نقش مهمی در تعیین سرعت بهبودی و بازگشت به فعالیتها دارد.
- سرعت شروع درمان: هرچه درمان زودتر آغاز شود، آسیب به قلب کمتر بوده و بهبودی سریعتر خواهد بود.
- درمانهای دریافتی: نوع درمان (دارو، آنژیوپلاستی، بایپس) بر زمان بهبودی تأثیر میگذارد.
- سلامت عمومی و بیماریهای زمینهای: وضعیت سلامت کلی شما و وجود هرگونه بیماری دیگر مانند دیابت یا فشارخون بالا نیز بر روند بهبودی تأثیرگذار است.
- نوع شغل یا فعالیت: سرعت بازگشت به کار یا فعالیتهای روزمره به ماهیت شغل شما نیز بستگی دارد.
بهطورکلی، اکثر افراد میتوانند بین دو هفته تا سه ماه پس از حمله قلبی به کار یا فعالیتهای عادی خود بازگردند.
طول عمر بعد از سکته قلبی چقدر میتواند باشد و چه عواملی در بهبود و بازگشت به زندگی نقش دارند؟ در مطلب زیر بخوانید:
چطور میتوان از وقوع سکته قلبی پیشگیری کرد؟
- مصرف منظم داروها
- معاینات پیگیری و آزمایشهای منظم
- داشتن سبک زندگی سالم
- ترک سیگار
- رژیم غذایی سالم
- ورزش منظم
- حفظ وزن مناسب
- کنترل استرس
- کنترل بیماریهای زمینهای
- یادگیری CPR برای اطرافیان
- نادیده گرفتن علائم
- قطع خودسرانه داروها
- بازگشت ناگهانی به فعالیتهای سنگین
- پشتگوشانداختن انجام معاینات و چکاپها بهصورت منظم
- رژیم غذایی چرب و ناسالم
- داشتن زندگی کمتحرک
- مصرف سیگار
- اضافهوزن
- بیتوجهی به بیماریهای زمینهای
برای جلوگیری از سکته قلبی چی بخوریم؟
اگر بپرسیم برای جلوگیری از سکته قلبی چی بخوریم؟ پاسخ فقط یک لیست غذا نیست بلکه انتخاب غذایی است که مستقیما روی گرفتگی رگهای قلب، کلسترول بالا، فشار خون بالا و التهاب عروقی اثر میگذارد.
تغذیه نادرست میتواند روند انسداد عروق قلب را تشدید کند و تغذیه درست، یکی از موثرترین راههای پیشگیری از سکته قلبی و حمله قلبی محسوب میشود؛ بهویژه در افرادی که سابقه بیماری قلبی دارند یا در معرض عوامل خطر هستند.
رژیم غذایی مناسب باید بهگونهای تنظیم شود که هم از تشکیل پلاکهای چربی جلوگیری کند و هم فشار اضافی روی قلب را کاهش دهد.
مواد غذایی مفید عبارتند از:
- سبزیجات و میوههای تازه
- غلات کامل مثل جو، برنج قهوهای و نان سبوسدار
- ماهیهای چرب مانند سالمون و قزلآلا
- حبوبات و آجیل بدون نمک
- روغنهای گیاهی سالم مثل روغن زیتون و کانولا
- گوشت سفید کمچرب و تخممرغ پخته در حد تعادل
مصرف کدام مواد غذایی ممنوع است؟
مصرف مواد غذایی پرخطر که باید محدود شوند، عبارتند از:
- غذاهای سرخکردنی و فستفودها
- گوشت قرمز پرچرب و فرآوردههای گوشتی
- لبنیات پرچرب
- قند و نوشیدنیهای شیرین
- نمک زیاد
در نهایت، رژیم غذایی پیشگیریکننده از سکته قلبی باید متناسب با شرایط فرد، سن، جنسیت، داروهای مصرفی و نظر پزشک یا متخصص تغذیه تنظیم شود.
جلوگیری از سکته قلبی در خواب
سکته قلبی در خواب اغلب با فشار خون شبانه بالا، آپنه خواب و آریتمیها مرتبط است. برای کاهش خطر این نوع از سکته قلبی، باید به نکات زیر توجه کنید:
- خواب کافی و منظم شبانه بین 7 تا 9 ساعت
- کنترل فشار خون شبانه با دارو و پایش منظم
- درمان اختلالات خواب مانند آپنه انسدادی (CPAP در صورت نیاز)
- رعایت سبک زندگی سالم شامل تغذیه مناسب، ورزش و کاهش استرس
این اقدامات به کاهش احتمال سکته قلبی ناگهانی در طول خواب کمک میکنند.
توصیهای از تیم دارو دات کام به شما
ممکن است فکر کنید که اگر علائم شما شدید و جدی نیست، دچار حمله قلبی نشدهاید. اما علائم میتوانند خفیف باشند و بهتر است از یک پزشک بخواهید آنها را بررسی کند.
تماس با 115، به جای رانندگی خودتان یا کمک گرفتن از شخص دیگری، میتواند حتی بیشتر از آنچه فکر میکنید، نجاتبخش باشد. صرفهجویی در زمان، نجات عضله قلب است و این به معنای شانس بیشتر برای نتیجه خوب برای شماست.
اگر سوالی دارید، در بخش نظرات بنویسید تا کارشناس سلامتی دارو دات کام پاسخ دهد.
سوالات متداول
علائم شایع سکته قلبی چیست؟
درد یا فشار در قفسه سینه، تپش قلب، تنگی نفس، تعریق شدید، حالت تهوع و درد در بازو، شانه یا فک.
تفاوت بین سکته قلبی و ایست قلبی چیست؟
سکته قلبی به دلیل انسداد عروق قلب است، اما ایست قلبی به توقف کامل عملکرد قلب اشاره دارد و میتواند ناشی از سکته باشد.
آیا میتوان از سکته قلبی پیشگیری کرد؟
بله؛ با کنترل فشار خون، کلسترول، ترک سیگار، ورزش منظم و رژیم غذایی سالم میتوان ریسک را کاهش داد.
انسان چندبار سکته قلبی میکند؟
افراد ممکن است یک یا چند سکته قلبی تجربه کنند، اما با درمان و تغییر سبک زندگی، احتمال سکته مجدد کاهش مییابد.
آیا سکته قلبی باعث مرگ میشود؟
اگر درمان فوری انجام نشود، سکته قلبی میتواند تهدیدکننده زندگی باشد، اما درمان سریع شانس زندهماندن را افزایش میدهد.
آیا میتوان سکته قلبی را قبل از وقوع تشخیص داد؟
هیچ روش قطعی برای پیشبینی سکته قلبی وجود ندارد، اما بررسی عوامل خطر و تستهای قلبی میتواند ریسک را ارزیابی کند.
تفاوت معده درد و سکته قلبی یا درد قلب چیست؟
درد قلب معمولا در قفسه سینه و چپ بدن متمرکز است، با تنگی نفس و تعریق همراه است، در حالی که درد معده با هضم غذا و موقعیت شکم مرتبط است.
چه داروهایی باعث سکته قلبی میشوند؟
داروهای محرک قلب، برخی داروهای ضداحتقان و سوءمصرف برخی داروهای استروئیدی و ضد التهاب میتوانند ریسک سکته را افزایش دهند.
آیا سکته قلبی کامل درمان میشود؟
سکته قلبی نمیتواند بهطور کامل بافت آسیبدیده را بازگرداند، اما درمان سریع، داروها و تغییر سبک زندگی میتواند عملکرد قلب را بهبود دهد و ریسک سکته مجدد را کاهش دهد.
مطالب این مقاله صرفاً جهت اطلاعرسانی است و هرگز جایگزین توصیه، تشخیص یا درمان پزشک متخصص نمیشود. قبل از هرگونه تصمیم درمانی، ابتدا با پزشک خود مشورت کنید.






















نظرات