علائم پوستی دیابت چیست؟ راهنمای شناخت، درمان و مراقبت پزشکی


علائم پوستی دیابت شامل خشکی پوست، پوستهپوسته شدن، برجستگیهای سفت و زرد رنگ و لکههای تیره در آرنج، زانو و ساق پا هستند. با اصلاح سبک زندگی، کنترل قند خون، استفاده از مرطوبکنندهها و کرمهای استروئیدی، فعالیت بدنی منظم و مراجعه به متخصص میتوان به بهبود آنها کمک کرد.
لازم به ذکر است که دوره نهفتگی این علائم، دقیقا مشخص نیست اما زمان بهبود آنها بعد از تجویز پزشک، معمولاً چند هفته تا چند ماه طول میکشد.
ما در این مقاله از دارو دات کام به بررسی علائم پوستی در دیابت میپردازیم و راههای کنترل و درمان این علائم را به شما ارائه میدهیم.
علائم پوستی در دیابت
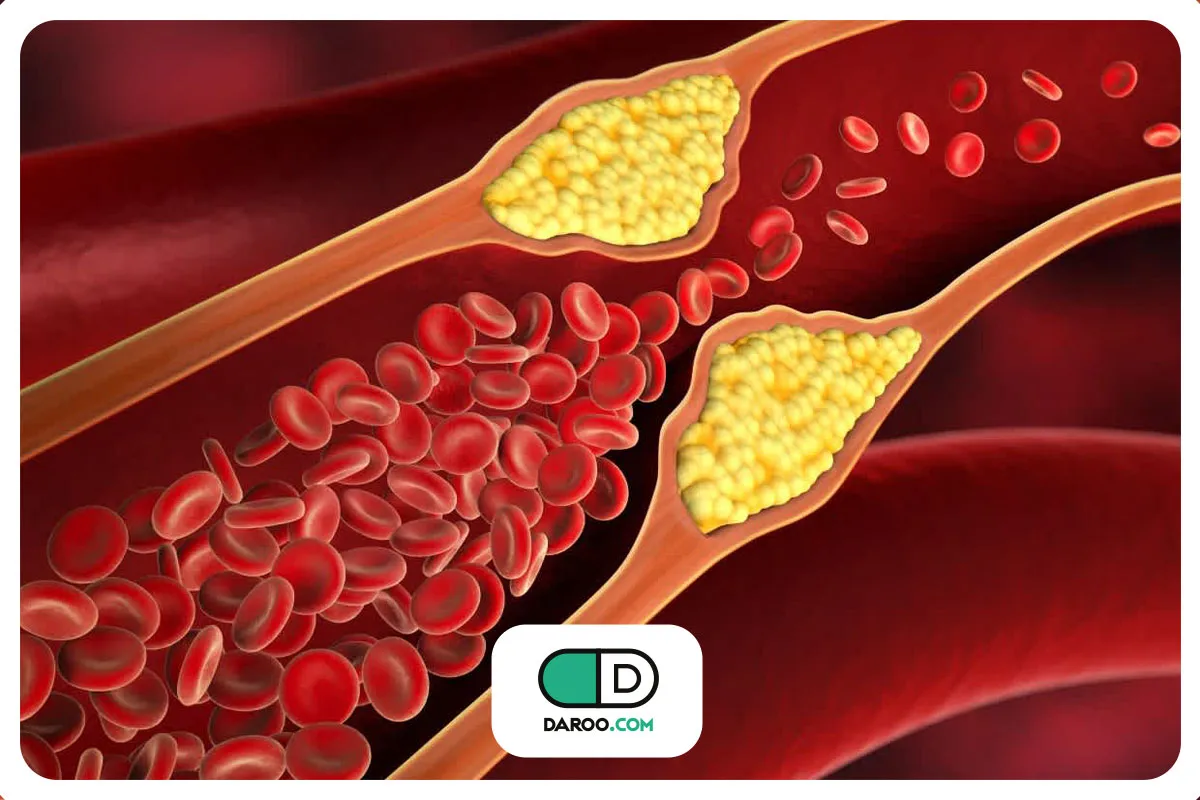
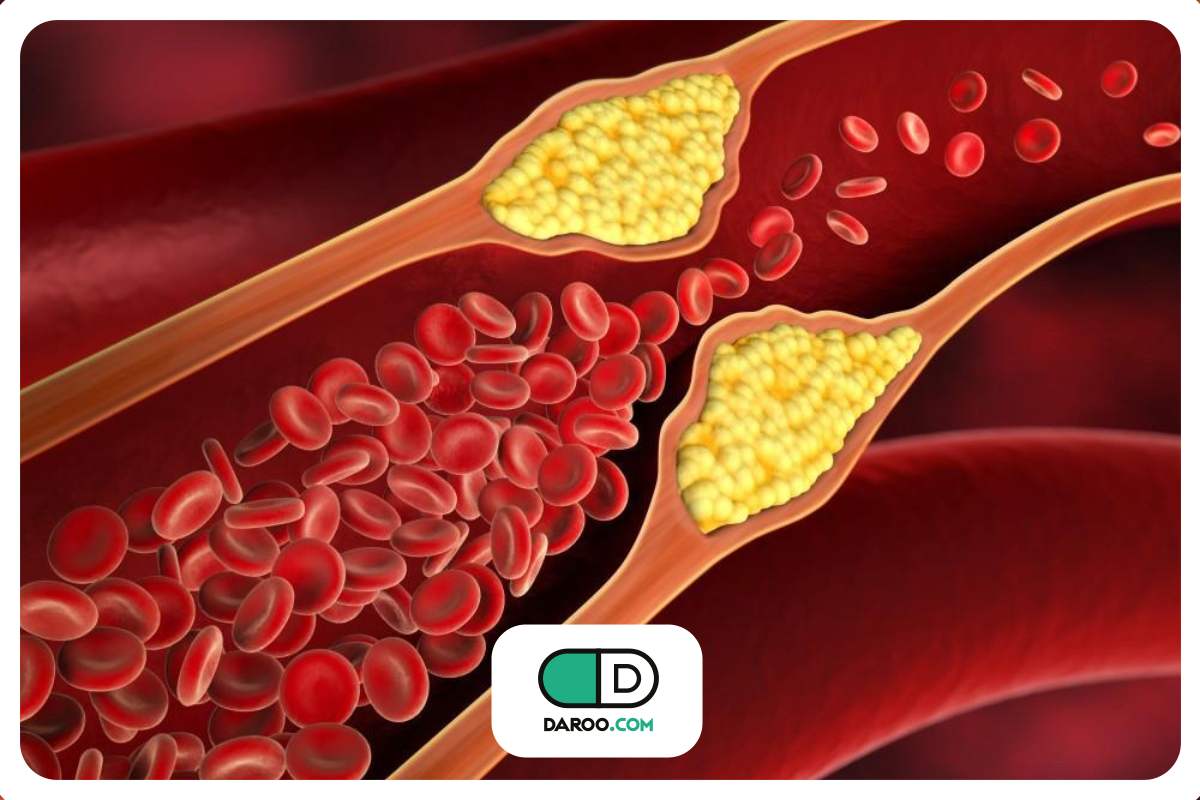
دیابت میتواند باعث بروز مشکلات پوستی جدید شود یا مشکلات پوستی موجود را شدیدتر کند. آمارها نشان میدهد که مشکلات پوستی در بیماران مبتلا به دیابت، اتفاق نادری نیست و در واقع تقریباً بخشی جداییناپذیر از این بیماری به شمار میرود.
Up to 97% of people with diabetes will experience a related skin condition, according to a 2016 literature review Trusted Source
در سال 2016، تا ۹۷ درصد افراد مبتلا به دیابت، حداقل با یکی از عارضههای پوستی مرتبط با این بیماری دست و پنجه نرم میکنند.
(منبع)
این عوارض پوستی گاهی خفیف بوده و تنها بر ظاهر فرد تأثیر میگذارند، اما در برخی موارد میتوانند مشکلات جدیتری ایجاد کنند. خوشبختانه بسیاری از این مشکلات با تشخیص زودهنگام، درمان مناسب و پیگیری منظم قابل پیشگیری و کنترل هستند.
علائم پوستی رایج دیابت
علائم پوستی در دیابت بسته به نوع و علت آن میتوانند متفاوت باشند. برخی از این علائم تنها با کنترل قند خون بهبود مییابند؛ اما برخی دیگر ممکن است به درمان دارویی نیاز داشته باشند.
چیزی که حائز اهمیت است شناخت این علائم و مراجعه به پزشک در صورت مشاهده آنها است. بهطورکلی علائم رایج و شایع پوستی که در افراد مبتلا به دیابت نوع 1 و دیابت نوع 2 مشاهده میشوند، شامل موارد زیر هستند:
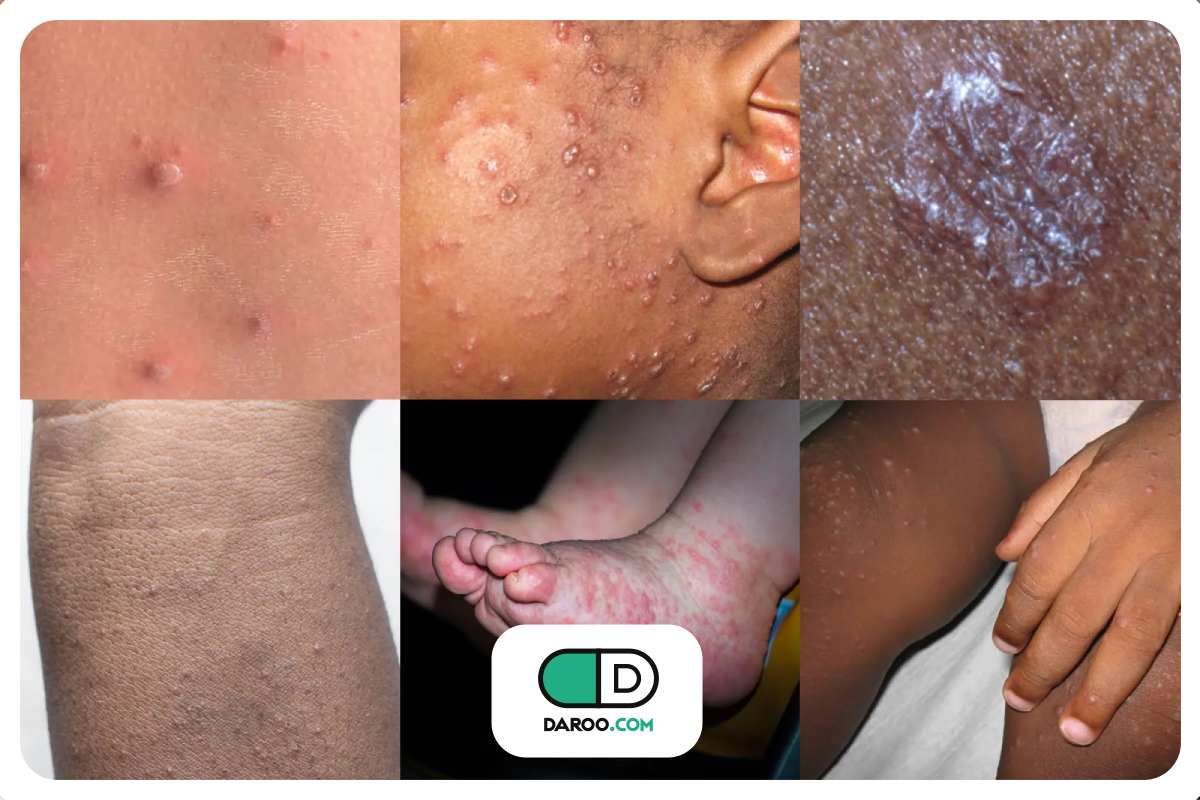
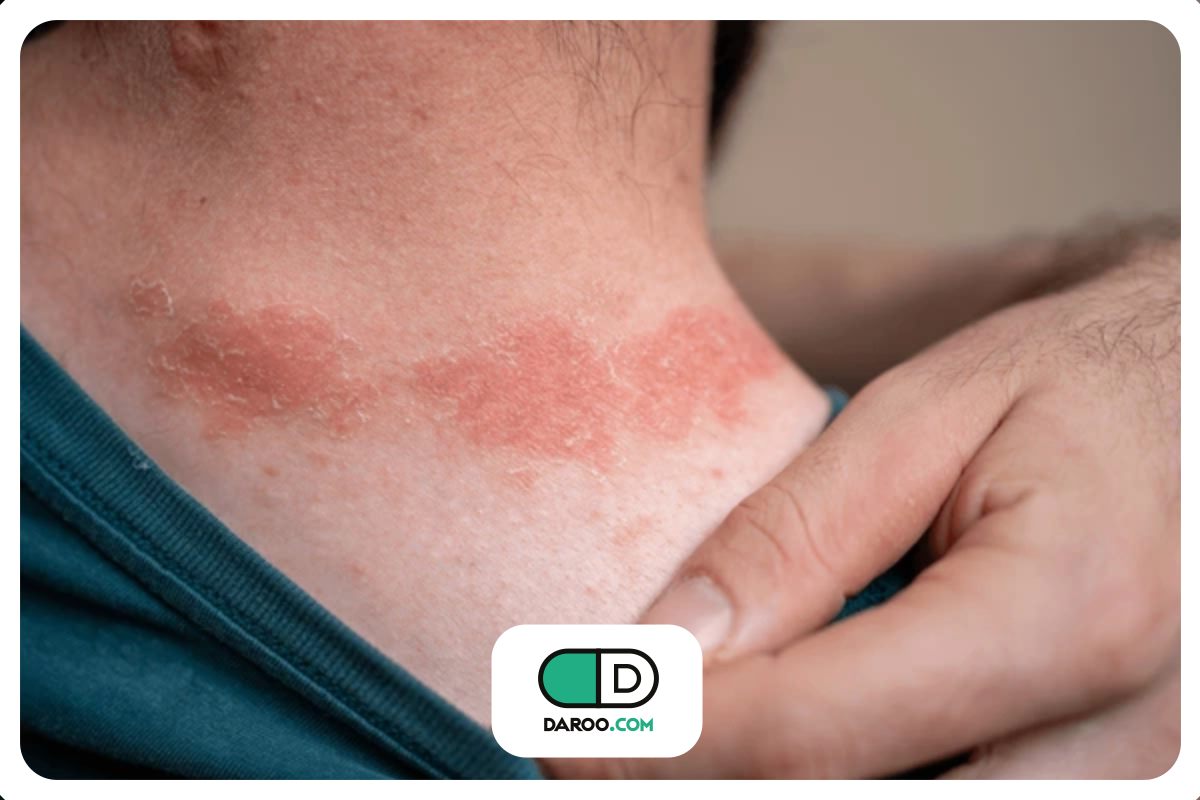
- پوست خشک، پوستهپوسته و همراه با خارش بهویژه در ساق پا که ممکن است منجر به ایجاد زخم شود
- آسیب یا سوزش پوست در اطراف محل تزریق انسولین
- لکههای تیره و مخملی شکل در گردن، زیر بغل، کشاله ران، آرنج و زانو
- لکههایی به رنگ قهوهای روشن، گرد یا بیضیشکل، پوستهپوسته و شبیه لکههای پیری روی ساق پا
- برجستگیهای سفت، زردرنگ، بهاندازه نخودفرنگی با هالهای قرمز همراه با خارش در پشت دستها، پاها، بازوها، ساق پا و باسن
- ضایعات پوستی قرمز همراه خارش و پوستهپوسته در چینهای پوستی (زیر سینه، کشاله ران، زیر بغل، بین انگشتان، اطراف ناخن)
- بافتهای متورم، قرمز و دردناک در پلکها، فولیکولهای مو، اطراف ناخنها و زیر پوست
- بریدگیها یا زخمهای غیرقابل بهبود
- بریدگیها یا زخم پای عفونی
انواع عوارض پوستی دیابت
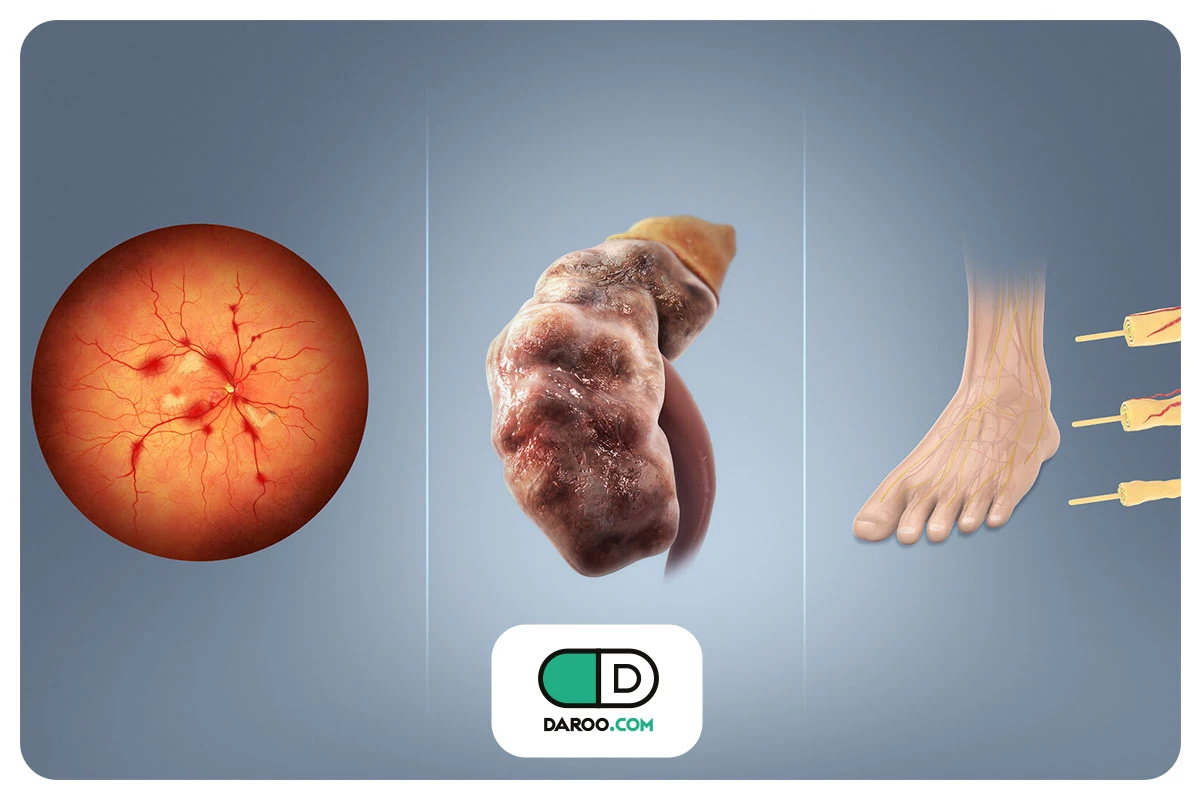
پوست میتواند اولین نشانههای ابتلای فرد به دیابت یا پیشدیابت را در خود نشان دهد. شناخت این علائم برای تشخیص بهموقع بسیار ضروری است؛ زیرا این علائم تنها نشاندهنده مشکلات پوستی نیستند، بلکه درباره سلامت بدن فرد هشدار میدهند.
در ادامه، هر کدام از این علائم را به صورت تفکیک شده، بررسی خواهیم کرد:
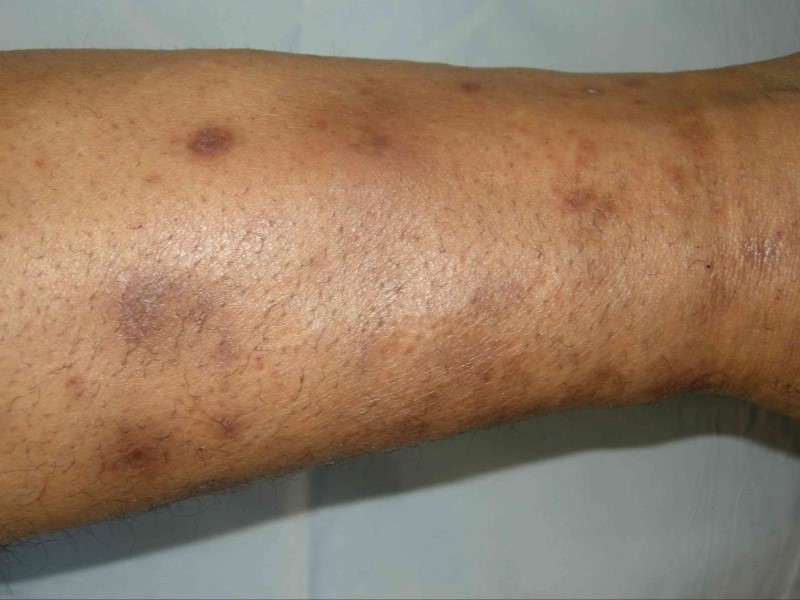
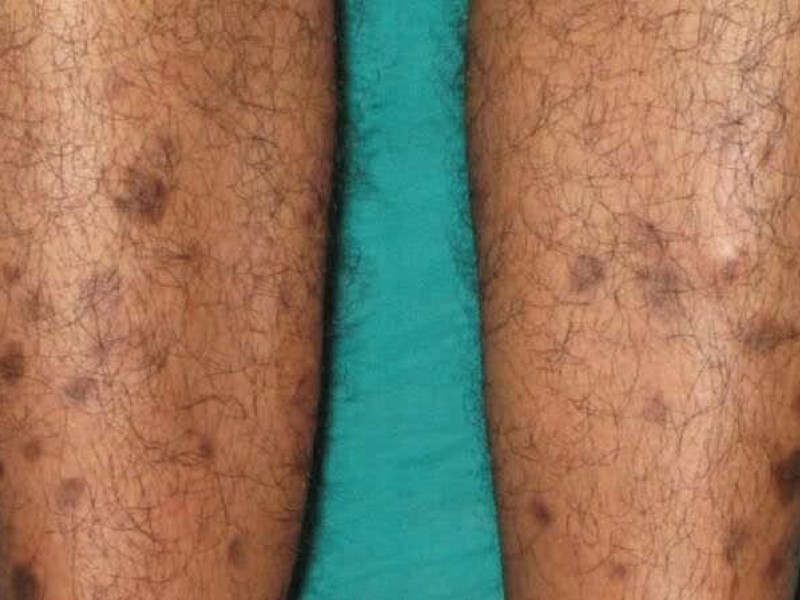
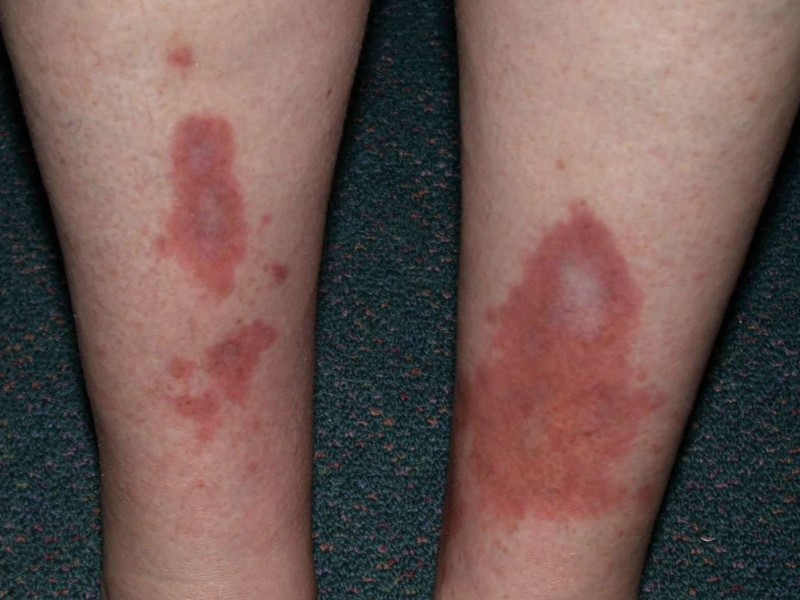
لکههای ساق پا (Shin Spots)
این علامت پوستی که با نامهای درموپاتی دیابتی (diabetic dermopathy) و سندرم پای لکهدار (spotted leg syndrome) نیز شناخته میشود، در افراد دیابتی شایع است. در اثر این عارضه پوستی، لکههای گرد یا بیضیشکلی اغلب روی ساق پا ایجاد میشوند که به رنگ قهوهای یا قهوهای مایل به قرمز هستند.
در ابتدا این لکهها اغلب پوستهپوسته میشوند و پس از پوسته ریزی، میتوانند باعث ایجاد فرورفتگیهای کوچک در پوست شوند. برخلاف لکههای پیری، این لکهها اغلب پس از کنترل درست دیابت، معمولا ظرف ۱۸ تا ۲۴ ماه شروع به محوشدن میکنند. البته در برخی موارد درموپاتی دیابتی برای همیشه روی پوست باقی میماند.
اشخاصی که مبتلا به دیابت هستند، در صورت ابتلا به این عارضه، باید سریعا به پزشک خود اطلاع دهند، زیرا احتمال ابتلا به نوروپاتی در این افراد بیشتر است. نوروپاتی، یک آسیب عصبی است که میتواند منجر به ضعف، بیحسی و درد شود.
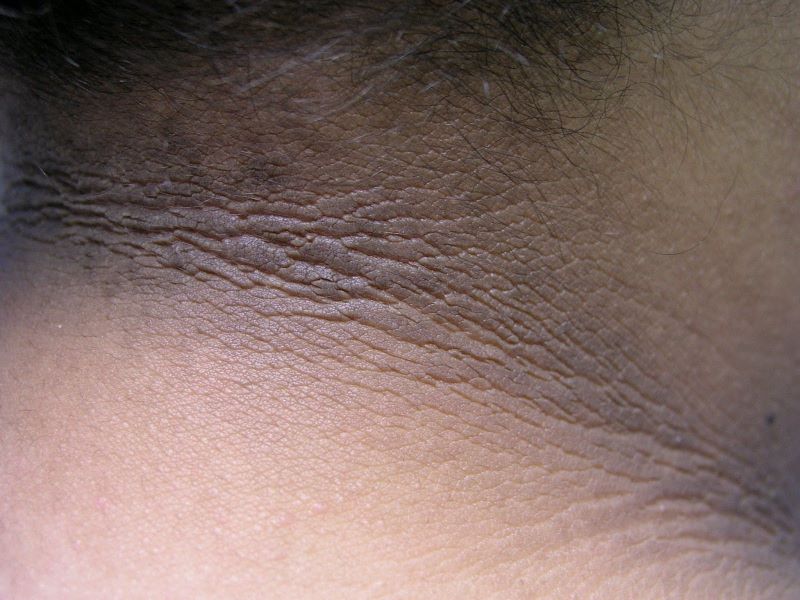
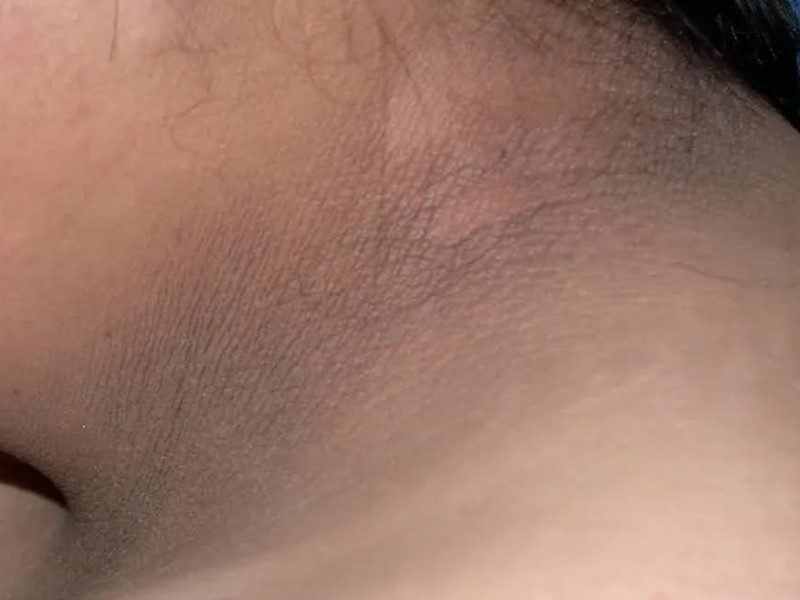
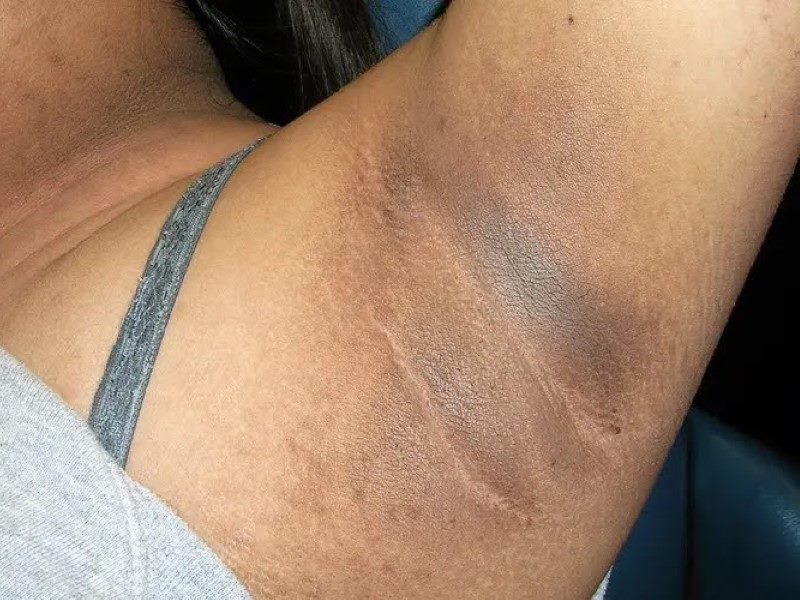
آکانتوز نیگریکنس (Acanthosis Nigricans)
عارضه آکانتوز نیگریکنس (AN)، یک لکه یا نواری تیره به شکل پوست مخملی است که روی گردن، زیر بغل، کشاله ران یا جاهای دیگر به وجود میآید که نشانهای از پیش دیابت است.
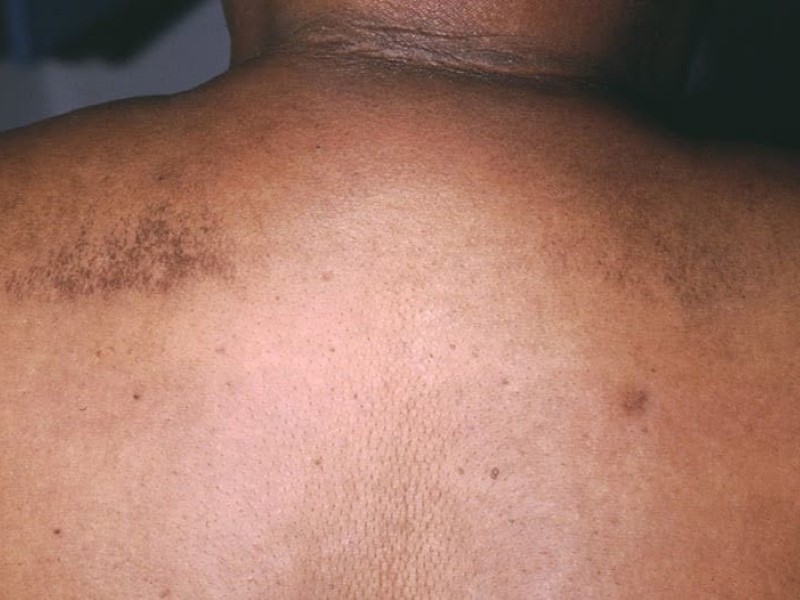
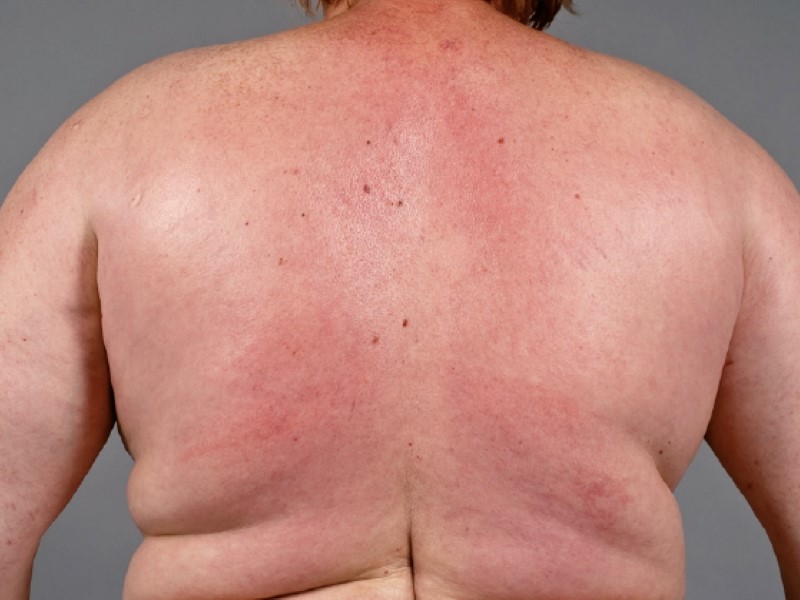
اسکلرودرمای دیابتی (Scleredema Diabeticorum)
بیماری اسکلرودرما دیابتی در بیمارانی که دیابت دارند رخ میدهد؛ حتی اگر بیماری خود را کنترل کرده باشند. در اثر این عارضه، پوست سفت، ضخیم و متورم میشود. این بیماری که اغلب در قسمت بالای کمر ایجاد میشود، پوست را بهآرامی در طول ماهها یا سالها ضخیم و سفت میکند و معمولا روی شانهها، گردن یا جاهای دیگر ایجاد میشود.
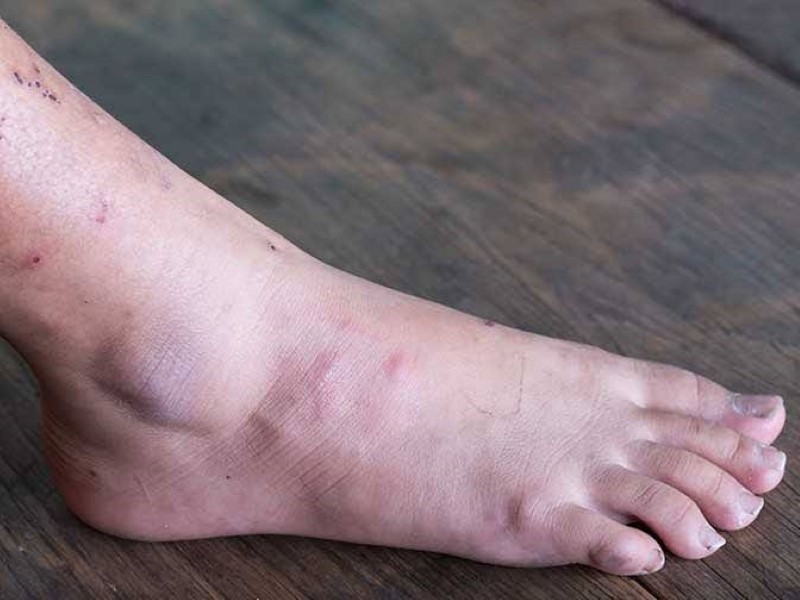
زخمهای دیابتی (diabetic ulcers)
داشتن قند خون بالا در طولانیمدت میتواند منجر به ضعیفشدن گردش خون و آسیب عصبی شود. بهخصوص اگر مدتزمان زیادی باشد که بیمار دیابت خود را کنترل نکرده یا در کنترل آن سهلانگارانه عمل کرده باشد. در نتیجه این موضوع، بهبود زخمها در بدن بیمار بهویژه در پاها دشوار و طولانی میشود.
گزانتومای اراپتیو (Eruptive Xanthomatosis)
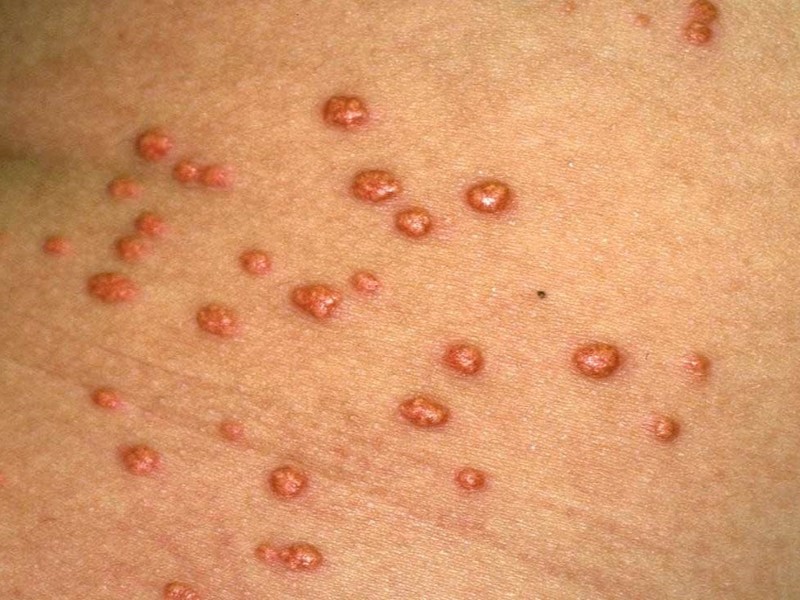
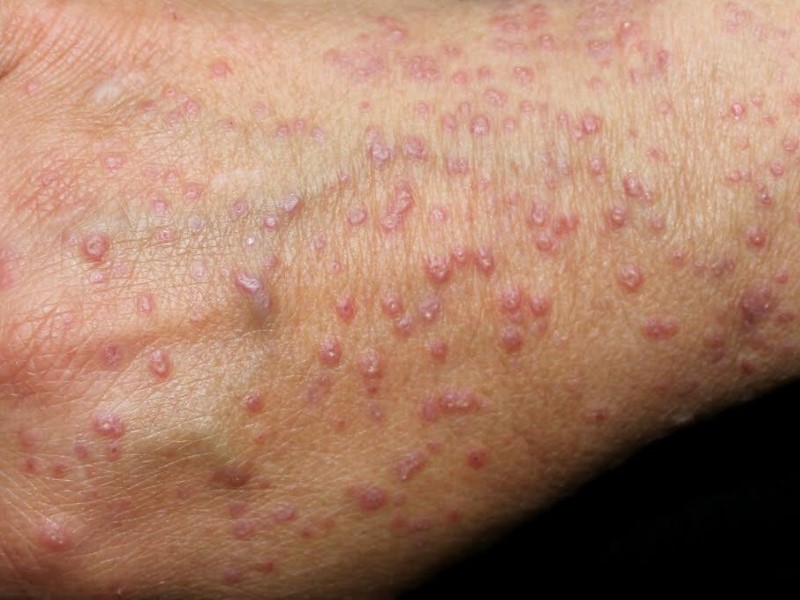
دیابت کنترل نشده میتواند باعث افزایش شدید تری گلیسیرید در خون شود. در صورت بروز این اتفاق، ممکن است علائم دیابت مانند برجستگیهایی سفت و زردرنگ در پوستهای روشن و خاکستری با تهرنگ زرد در پوستهای تیره و بهاندازه نخودفرنگی روی پوست فرد ظاهر شود.
این عارضه ممکن است با خارش همراه باشد و هالهای قرمز دور آنها به وجود آید. این برجستگیها اغلب در پشت دستها، پاها، بازوها، ساق پا و باسن یافت میشوند و در مردان جوان مبتلا به دیابت نوع ۱ که کلسترول بالا دارند، شایعتر است. پس از کنترل درست دیابت، این برآمدگیها معمولا از بین میروند.
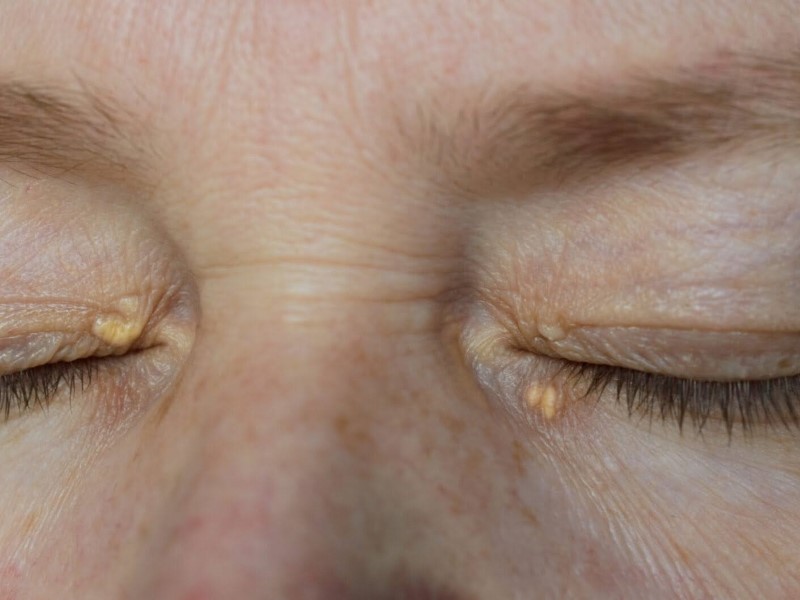
زانتلاسما (Xanthelasma)
در این عارضه، برآمدگیها و لکههای پوستهپوسته به رنگ زرد یا نارنجی مایل به زرد روی پلکها و اطراف آن ایجاد میشود. این مورد در افرادی که در کنار دیابت کنترل نشده، سطح چربی خون بالا داشته باشند، قابلمشاهده است.
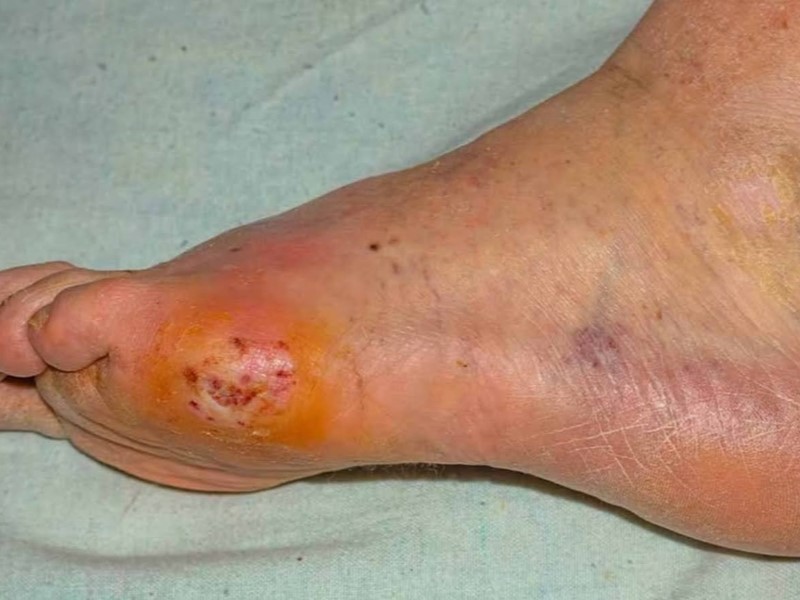
عفونتها (Infections)
دیابت سیستم ایمنی بدن بیمارها را تضعیف میکند و با کاهش توانایی بدن آنها در مبارزه با میکروبها، خطر ابتلا به عفونتها را افزایش میدهد. از جمله عفونتهایی که افراد در اثر دیابت به آنها دچار میشوند میتوان به برفک دهان یا عفونت قارچی واژن اشاره کرد.
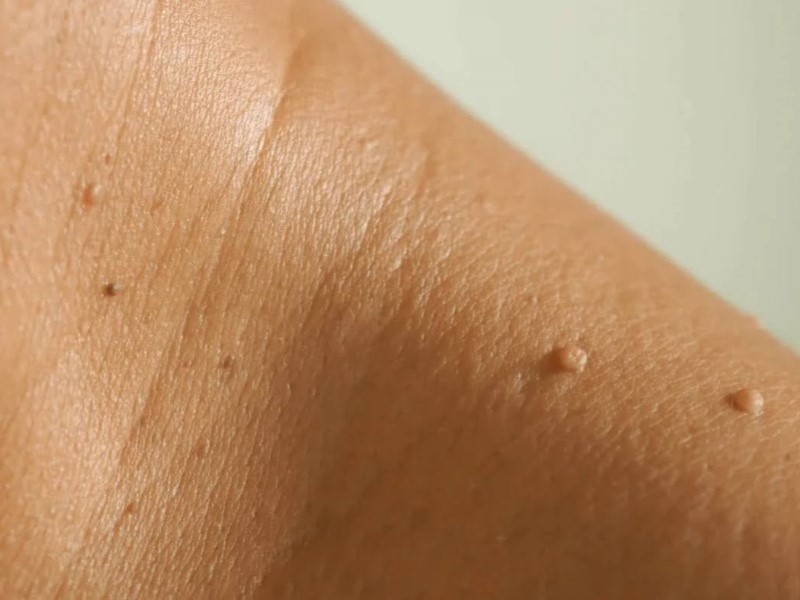
تگهای پوستی (Acrochordons – Skin Tags)
تگهای پوستی برجستگیهای کوچک و قهوهایرنگ روی پوست هستند که اغلب در پلکها، گردن، زیر بغل یا کشاله ران یافت میشوند. این عارضه در افراد دارای اضافهوزن، مسنتر و زنان شایعتر هستند. معمولا بدون علامت هستند و نیازی به درمان ندارند.
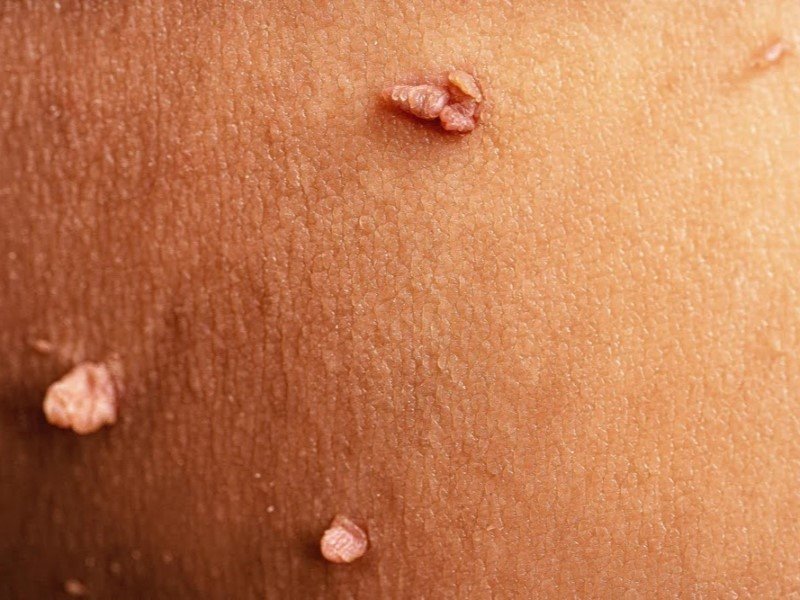
گرانولوم آنولار (Granuloma Annulare)
این عارضه بهصورت ضایعات پوستی شکل و برجسته ظاهر میشود که میتوانند قرمز، قهوهای مایل به قرمز، صورتی، بنفش یا همرنگ پوست باشند. این ضایعات اغلب در انگشتان، دستها، پاها و گوشها دیده میشوند. معمولا بیخطر بوده و ممکن است خارش داشته باشند.
ارتباط این بیماری پوستی با دیابت هنوز جای بررسی دارد؛ زیرا بسیاری از افرادی که به این بیماری پوستی مبتلا هستند دیابت ندارند. بااینحال، در مطالعات متعددی، این بیماری پوستی در بیماران دیابتی مشاهده شده است.
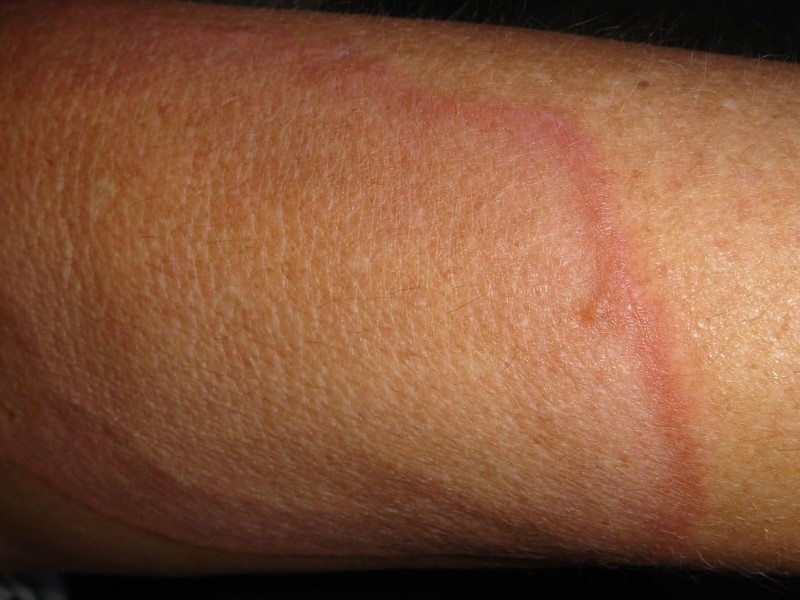
نکروبیوزیس لیپوئیدیکا (Necrobiosis Lipoidica)
در این عارضه پوستی، اگر فرد رنگ پوست روشنتری داشته باشد، اغلب یک یا چند لکه قهوهای مایل به قرمز روی ساق پای خود مشاهده خواهد کرد. افرادی که رنگ پوست تیرهتری دارند، اغلب لکههای بنفشرنگی را مشاهده میکنند.
این لکهها خارش یا درد ندارند، بهآرامی رشد میکنند و به یک یا چند لکه تبدیل میشوند که در وسط آنها ممکن است پوست به شکل مومیشکل و نازک و همراه با رگهای خونی قابلمشاهده باشد.
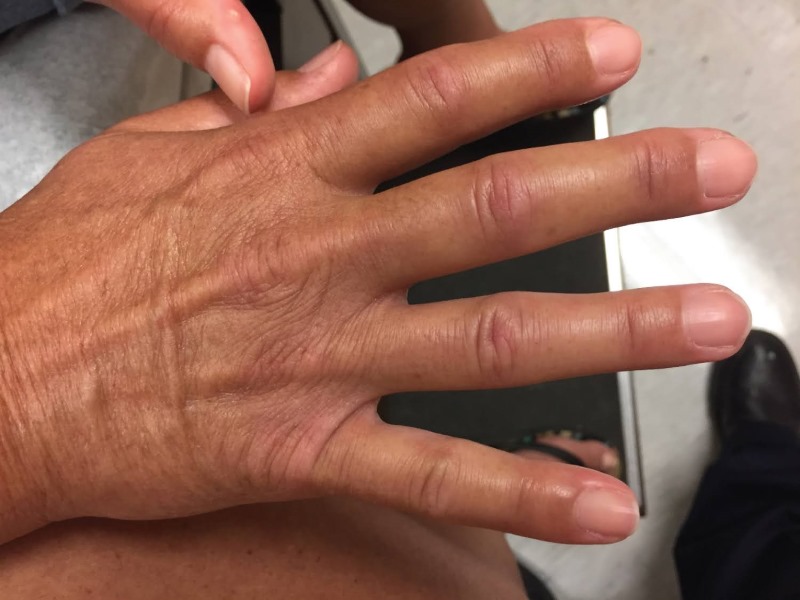
اسکلروز دیجیتال (Digital Sclerosis / Diabetic Cheiroarthropathy)
در این حالت، پوست پشت دستها، انگشتان و گاهی پاها و پیشانی ضخیم، سفت و مومیشکل میشود. این وضعیت میتواند منجر به سفتی مفاصل انگشتان و محدودیت حرکت آنها شود. این عارضه در حدود یکسوم افراد مبتلا به دیابت نوع ۱، بهویژه با قند خون بالا دیده میشود. گاهی اوقات با انقباض دوپویترن نیز همراه است که منجر به خم شدن انگشتان میشود.
تاولهای دیابتی
این عارضه نادر بهصورت تاولهایی شبیه به سوختگی روی پوست ظاهر میشود که معمولا بدون درد هستند و قرمزی در اطراف آنها وجود ندارد. این تاولها اغلب در پشت انگشتان دست و پا، دستها، پاها و گاهی در ساق پا یا ساعد دیده میشوند.
این عارضه بیشتر در افراد مبتلا به نوروپاتی دیابتی رخ میدهد. معمولا طی ۲ تا ۶ هفته خودبهخود و بدون برجایگذاشتن جای زخم بهبود مییابند.
سندرم پای دیابتی
این بیماری شامل زخمهایی است که در اثر آسیب به پوست ایجاد میشوند. این زخمها به دلیل گردش خون ضعیف و نوروپاتی، دیر بهبود مییابند و خطر عفونت بالایی دارند. در موارد شدید میتواند منجر به مشکلات جدیتر و حتی قطع عضو شود.
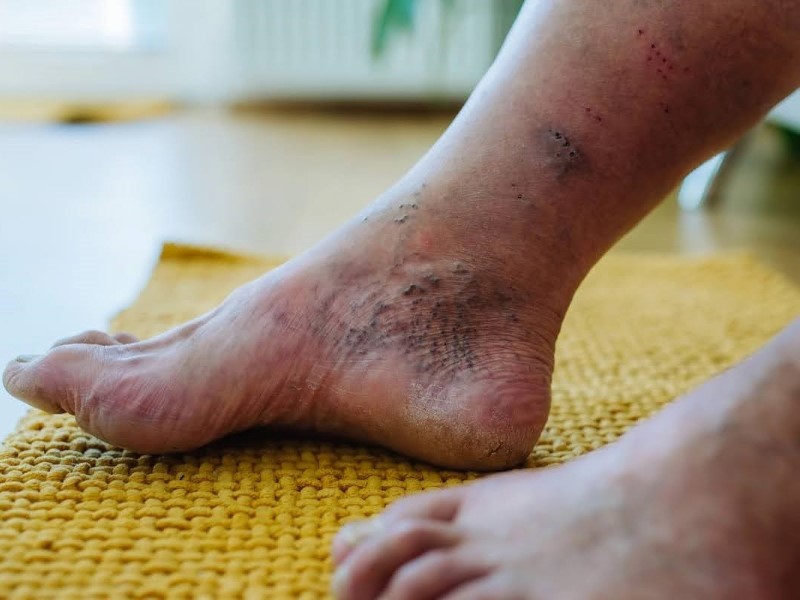
ویتیلیگو (Vitiligo)
یک بیماری خودایمنی است که باعث از دستدادن رنگدانه پوست و ایجاد لکههای روشن یا سفید میشود. این عارضه در افراد مبتلا به دیابت نوع ۱، بهویژه در زنان شایعتر است.

لیکن پلان (Lichen Planus)
این عارضه بهشکل بثورات خارشدار است که با برجستگیهای بنفشرنگ روی پوست، گاهی با الگوی توری سفید مشخص میشود. معمولاً در مچ پا و مچ دست دیده میشود، اما میتواند در دهان نیز ظاهرشود. تقریبا از هر چهار بیمار مبتلا به لیکن پلان، یک نفر دیابت دارد.
دستهبندیهای رایج تغییرات و علائم پوستی در دیابت
عوارض پوستی مرتبط با دیابت را میتوان به چند دسته اصلی تقسیم کرد که هر کدام نیازمند روش درمانی خاص خود هستند:
1. عارضههای پوستی اختصاصی دیابت
این دسته شامل مشکلاتی است که عمدتاً یا منحصراً در افراد دیابتی دیده میشوند و ارتباط مستقیم با پاتوفیزیولوژی دیابت دارند. این عوارض در جمعیت عمومی کمتر مشاهده میشوند. نمونهها شامل:
- درموپاتی دیابتی
- نکروبیوزیس لیپوئیدیکا
- تاولهای دیابتی
- اسکلروز دیجیتال
2. عارضههای پوستی شایعتر در دیابت اما غیر اختصاصی
این شرایط بهطور خاص مختص دیابت نیستند، اما شیوع و شدت آنها در بیماران دیابتی بالاتر است. از جمله:
- عفونتهای پوستی
- خشکی و خارش پوست
- آکانتوز نیگریکنس
تغییرات پوستی مرتبط با داروها و دستگاههای دیابت
برخی مشکلات پوستی ناشی از عوارض جانبی داروهای دیابت یا استفاده از تجهیزات پزشکی هستند. مثالها شامل:
- واکنشهای آلرژیک به انسولین یا داروهای خوراکی دیابت
- درماتیت تماسی ناشی از سنسورهای کنترل مداوم قند خون
برای شناخت علائم پوستی که ممکن است ناشی از دیابت کودکان باشند، مطالعه مطلب زیر توصیه میشود:
راههای درمان عوارض پوستی دیابتی
مهمترین و موثرترین راه برای پیشگیری و درمان اکثر مشکلات پوستی مرتبط با دیابت، حفظ سطح قند خون در محدوده توصیهشده است. این کنترل نهتنها برای سلامت عمومی بدن ضروری است، بلکه به طور مستقیم بر سلامت پوست تاثیر میگذارد. در کنار کنترل قند خون، درمانهای خاصی برای هر یک از عوارض پوستی وجود دارد:
- عفونتها (باکتریایی و قارچی): عفونتهای باکتریایی با آنتیبیوتیک و عفونتهای قارچی با داروهای ضدقارچ درمان میشوند. کنترل قند خون نیز برای پیشگیری از عود عفونتها ضروری است.
- خشکی و خارش پوست: استفاده منظم از مرطوبکنندههای بدون عطر، بهویژه پس از حمام و استفاده از صابونهای ملایم توصیه میشود.
- آکانتوز نیگریکنس: درمان اصلی شامل کاهش وزن و افزایش فعالیت بدنی برای بهبود مقاومت به انسولین است.
- نکروبیوزیس لیپوئیدیکا: در صورت عدم ایجاد زخم، نیازی به درمان نیست. اما اگر زخم ایجاد شود، باید به پزشک مراجعه شود. مشورت با متخصص پوست برای گزینههای درمانی توصیه میشود. کرمهای استروئیدی موضعی در مراحل اولیه میتوانند کمککننده باشند.
- اسکلروز دیجیتال: کنترل قند خون تنها درمان موثر است. همچنین، فیزیوتراپی میتواند به بهبود دامنه حرکتی مفاصل کمک کند.
- گرانولوم آنولار: اغلب بدون درمان بهبود مییابد. برای نواحی کوچک، استروئیدهای موضعی میتوانند مفید باشند.
- ویتیلیگو: درمانها شامل کرمهای کورتیکواستروئیدی، لیزردرمانی و نوردرمانی هستند.
- واکنشهای آلرژیک: در صورت مشکوک بودن به واکنش آلرژیک به داروها، باید فورا با پزشک تماس گرفت.
- سندرم پای دیابتی: مدیریت صحیح دیابت و مراقبت دقیق از پوست پا برای جلوگیری از عفونتها و زخمهایی که دیر التیام مییابند، حیاتی است.
نکات مهم مراقبتی و بهداشتی عارضههای پوستی دیابت
بهترین کاری که میتوانید برای جلوگیری از مشکلات پوستی انجام دهید، کنترل سطح قند خون است. بااینحال مراقبت مناسب از پوست میتواند احتمال ابتلا به ضایعات پوستی، عفونت یا زخمهایی را که بهسختی بهبود مییابند، کاهش دهد. برای این کار میتوانید نکات زیر را به طور منظم و روزانه انجام دهید:
- روزانه پوست خود را از نظر علائم ضایعات پوستی، قرمزی، عفونت یا زخم بررسی کنید.
- در حمام از آب گرم (نه داغ) و صابون مرطوبکننده استفاده کنید.
- پوست خود را به ملایمت با حوله خشک کنید و مطمئن شوید که بین انگشتان دست، پا و چینهای پوست خشک شده است.
- بعد از دوش گرفتن، درحالیکه پوست هنوز مرطوب و نرم است، از مرطوبکنندههای بدون عطر استفاده کنید. به دنبال کرمها و پمادهایی حاوی سرامید باشید تا به حفظ رطوبت پوست کمک کند.
- قبل از خواب، کرمهای نرمکننده حاوی 10 تا 25 درصد اوره را روی پاشنههای ترکخورده و خشک بمالید.
- با نوشیدن مایعات فراوان از کمآبی بدن جلوگیری کنید و پوست را هیدراته نگه دارید.
- بریدگیها و زخمها را فورا با آب و صابون تمیز کنید. فقط در صورتی از پمادهای آنتیبیوتیک استفاده کنید که پزشک اجازه دهد.
- زخمهای بدن خود را روزانه بانداژ کنید. در صورت مشاهده علائم قرمزی، درد، ترشح یا عفونت با پزشک خود تماس بگیرید.
- از دستگاه بخور برای افزایش رطوبت هوای خانه استفاده کنید.
چه زمانی باید به پزشک مراجعه کرد؟
بهطورکلی، افراد مبتلا به دیابت برای انجام چکاپها، بررسی داروها و کنترل سطح خون خود باید به طور منظم به پزشک خود مراجعه کنند. علائم پوستی در دیابت هر چند ممکن است در ابتدا تنها ظاهری ناخوشایند داشته باشند؛ اما بروز هر کدام از آنها در پوست، بدین معنا است که باید در اسرعوقت توسط پزشک خود معاینه شوید.
همچنین بروز این علائم پوستی در افرادی که مبتلا به دیابت نیستند، نشانهای است تا هر چه زودتر چکاپهای لازم را برای بررسی سطح قند خون خود انجام دهند. یادتان باشد تشخیص زودهنگام این علائم و مراجعه به پزشک، سلامت شما را تضمین میکند. پس با دیدن علائم زیر باید در سریعترین زمان به متخصص غدد و متخصص پوست مراجعه کنید:
- هرگونه تغییر محسوس در پوست
- خارش مداوم و شدید
- تشکیل پینه شدید روی پاها
- هرگونه زخم کوچک و بزرگ یا بریدگی غیرقابل بهبود
- علائم عفونت
- ضایعات پوستی جدید یا تشدید شده
- تورم یا تحریک در محل تزریق انسولین
توصیهای از تیم دارو دات کام به شما
ابتلا به دیابت خطر ابتلا به عوارض و مشکلات پوستی را افزایش میدهد. به همین دلیل، باید به پوست خود توجه کرده و بهمحض مشاهده بثورات یا هر چیزی که در پوست شما طبیعی به نظر نمیرسد، با پزشک خود تماس بگیرید.
بروز علائم پوستی در دیابت ممکن است نشانه این باشد که برای کنترل قند خون خود نیاز به تغییر داروها یا دوز آنها دارید. در کنار آن یک برنامه مراقبت از پوست مناسب میتواند خطر ابتلا به مشکلات پوستی مرتبط با دیابت را کاهش دهد.
مطالب این مقاله صرفاً جهت اطلاعرسانی است و هرگز جایگزین توصیه، تشخیص یا درمان پزشک متخصص نمیشود. قبل از هرگونه تصمیم درمانی، ابتدا با پزشک خود مشورت کنید.
منابع مقاله:
aad | cdc | healthline | dermnetnz | ncbi | diabetes | clevelandclinic























نظرات