ایست قلبی چگونه اتفاق میافتد و چطور باید واکنش نشان داد؟


ایست قلبی وضعیتی اورژانسی است که در آن قلب ناگهانی از پمپاژ خون باز میایستد و جریان خون به سراسر بدن قطع میشود. این اتفاق معمولا به دلیل اختلالات الکتریکی قلب رخ میدهد و باعث از دست دادن هوشیاری و توقف تنفس میشود.
اگر کسی در اطراف شما دچار ایست قلبی شود، هر دقیقه تاخیر در کمک میتواند مرگ یا آسیب شدید مغزی را افزایش دهد. شناخت علائم، اقدام فوری با احیای قلبی ریوی (CPR) و تماس با 115، شانس نجات جان را به طور قابل توجهی افزایش میدهد.
عوامل شایع ایست قلبی شامل حمله قلبی، آریتمی، بیماریهای قلبی عروقی و مصرف مواد مخدر هستند. در صورتی که خودتان یا نزدیکانتان در معرض خطر باشید، مشاوره با متخصص قلب و عروق و بررسی منظم وضعیت قلبی ضروری است.
در ادامه این مقاله از دارو دات کام با ما همراه باشید تا هرآنچه که لازم است درباره این وضعیت و اقدامات حیاتی آن بدانید را در اختیارتان قرار دهیم.
ایست قلبی چیست؟
ایست قلبی (Cardiac Arrest)، وضعیتی است که قلب ناگهانی از پمپاژ خون باز میایستد و جریان خون به سراسر بدن قطع میشود. این اتفاق معمولا به دلیل نارسایی الکتریکی قلب رخ میدهد و باعث از دست دادن هوشیاری و توقف تنفس میشود.
علائم شایع ایست قلبی، شامل بیهوشی، عدم وجود نبض و تنفس غیرطبیعی یا قطع تنفس است. ایست قلبی میتواند در عرض چند دقیقه کشنده باشد، بنابراین افراد حاضر در صحنه باید فورا کمک کرده و احیای قلبی ریوی را آغاز کنند.
عوامل شایع ایست قلبی شامل حمله قلبی، آریتمی یا اختلال ریتم قلب، بیماریهای قلبی عروقی و مصرف مواد مخدر است. در صورت داشتن نگرانی یا قرار گرفتن نزدیکان در معرض خطر، مشاوره با متخصص قلب و عروق ضروری است.
علائم ایست قلبی چیست؟
ایست قلبی ناگهانی اغلب بدون علائم قبلی اتفاق میافتد؛ اما قبل از ایست قلبی، ممکن است علائم زیر رخ دهد:
به محض اینکه شاهد غش کردن و از هوش رفتن کسی بودید، فورا با اورژانس 115 تماس بگیرید. عملیات احیای قلبی ریوی (CPR) را تا آمدن تیم اورژانس انجام دهید.
علائم هشدار دهنده قبل از ایست قلبی
قبل از غش کردن، ممکن است علائم دیگری از ایست قلبی وجود داشته باشد. دیگر علائم هشدار ایست ناگهانی قلب، عبارتند از:
- درد قفسه سینه
- تهوع و استفراغ
- تنگی نفس
کبودی انگشتان پا و ایست قلبی
کبودی انگشتان پا نشانه مشکلات گردش خون یا کاهش اکسیژنرسانی به بافتها است و میتواند ناشی از بیماریهای عروقی یا آسیبهای جسمی باشد.
در برخی موارد، این حالت میتواند با ایست قلبی مرتبط باشد زیرا ایست قلبی باعث توقف پمپاژ خون به سراسر بدن میشود و نواحی دور از قلب، مانند انگشتان پا، بیشتر تحت تاثیر قرار میگیرند.
علاوه بر این، اختلالات عروقی یا کاهش اکسیژنرسانی که ممکن است زمینهساز ایست قلبی باشند، همزمان میتوانند کبودی در اندامها ایجاد کنند.
بعد از ایست قلبی چه اتفاقی میافتد؟
پیامدهای ایست قلبی به وضعیت فرد و سرعت واکنش کمککنندگان بستگی دارد. اگر اقدامات فوری مانند احیای قلبی ریوی و استفاده از دستگاه شوک الکتریکی (AED) انجام نشود، فرد به سرعت هوشیاری خود را از دست میدهد و تنفس متوقف میشود. بدون اکسیژن، سلولهای مغزی و سایر بافتهای بدن آسیب میبینند و خطر مرگ یا آسیب شدید وجود دارد.
با انجام کمکهای اولیه سریع، شانس بقا و بازگشت به حالت طبیعی افزایش مییابد. پس از احیا، فرد ممکن است به هوش بیاید، اما احتمال آسیب مغزی ناشی از کمبود اکسیژن وجود دارد.
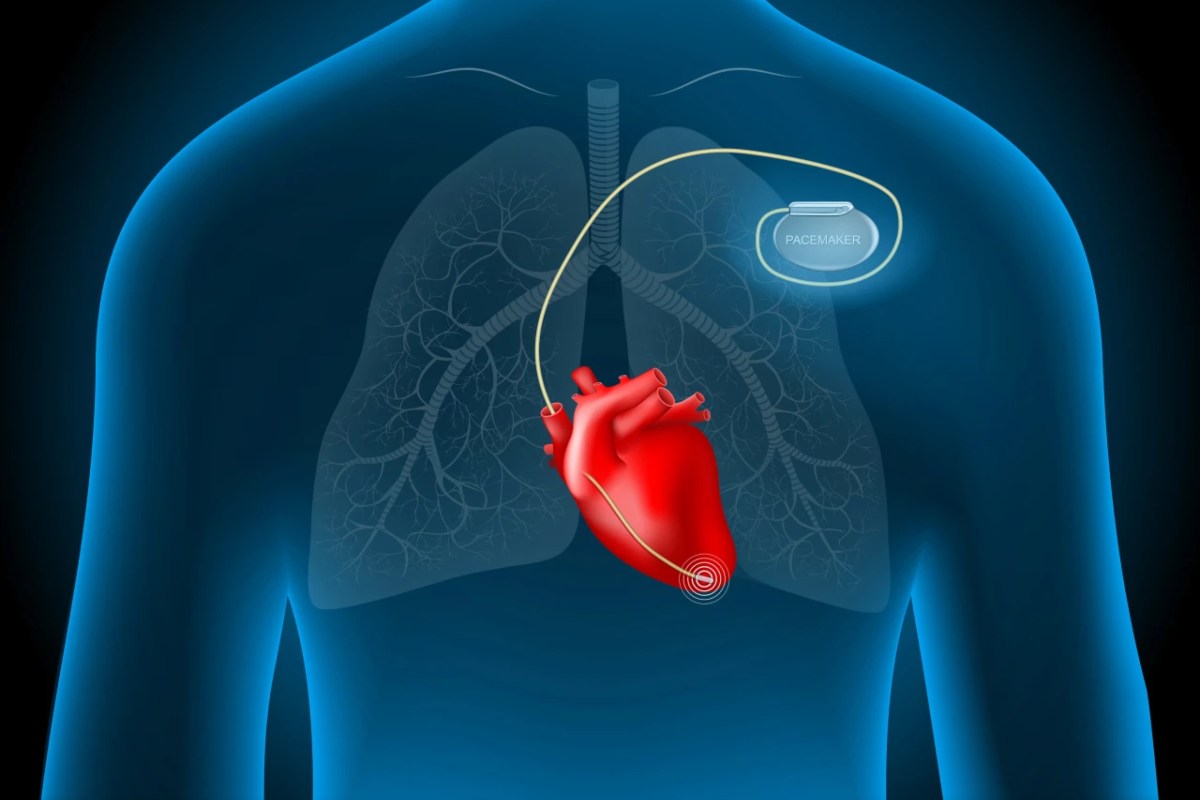
در ادامه، ممکن است نیاز به مراقبتهای پزشکی شامل بستری در بیمارستان، ارزیابی و درمان مشکلات قلبی زمینهای، و در برخی موارد جراحی یا نصب دستگاههایی مانند پیسمیکر باشد.
آیا ایست قلبی دردناک است؟
برخی افراد قبل از اینکه بر اثر ایست قلبی بیهوش شوند، درد قفسه سینه دارند. همچنین افراد ممکن است پس از دریافت CPR درد قفسه سینه داشته باشند.
آیا ایست قلبی همان مرگ ناگهانی قلبی است؟
در ایست قلبی، قلب از تپش میایستد، اما نجات جان هنوز امکانپذیر است. با درمان فوری، میتوان زنده ماند. مرگ ناگهانی قلبی یعنی ایست قلبی بدون اینکه فرد نجات پیدا کند.
مهمترین لایل مرگ ناگهانی قلبی، شامل آریتمیهای خطرناک قلبی، بیماری عروق کرونر و سکته قلبی خاموش و بیماریهای ژنتیکی یا ساختاری قلب است.
تفاوت ایست قلبی و حمله قلبی چیست؟
ایست قلبی و حمله قلبی دو وضعیت متفاوت قلبی هستند. در ایست قلبی، قلب ناگهانی از پمپاژ خون باز میایستد و هوشیاری و تنفس فرد قطع میشود، معمولا به دلیل اختلالات الکتریکی قلب و بدون کمک فوری کشنده است.
در مقابل، حمله قلبی زمانی رخ میدهد که جریان خون به بخشی از عضله قلب به علت انسداد رگ کرونری متوقف شود که منجر به آسیب به عضله قلب و علائمی مانند درد قفسه سینه، تنگی نفس و تعریق میشود. درد یا فشار قفسه سینه پایدار که به آن آنژین صدری گفته میشود، میتواند هشداردهنده انسداد عروق قلبی و ریسک حمله قلبی باشد.
مهمترین تفاوت ایست قلبی و حمله قلبی این است که هر حمله قلبی ممکن است باعث ایست قلبی شود، اما هر ایست قلبی، ناشی از حمله قلبی نیست.
تفاوت ایست قلبی و سکته قلبی چیست؟
علت ایست قلبی چیست؟
ایست قلبی ناگهانی ممکن است زمانی اتفاق بیفتد که سیستم الکتریکی قلب به درستی کار نمیکند و باعث نامنظم شدن ضربان قلب و مرگ بالینی میشود.
ضربان قلب نامنظم، آریتمی نامیده میشود که انواع مختلفی دارد. آریتمیها ممکن است باعث شوند قلب خیلی سریع، خیلی آهسته یا با ریتم نامنظم بتپد و در برخی میتوانند باعث شوند قلب پمپاژ خون به بدن را متوقف کند. این همان نوعی است که باعث ایست قلبی ناگهانی میشود.
شرایط و موقعیتهایی که میتوانند منجر به این ریتمهای غیرطبیعی قلب شوند، دلایل ایست قلبی ناگهانی هستند. این موارد عبارتند از:
- کاردیومیوپاتی
- برخی داروهای سایر بیماریها
- حمله قلبی
- ضربان نامنظم قلب
- آریتمی قلبی
- نارسایی قلبی
- مواد مخدر مانند تریاک و کوکائین
- سندرم بروگادا
- سندرم QT طولانی (LQTS)
- بیماری یا آسیب شدید با از دست دادن خون زیاد
- بیماری عروق کرونر قلب (CAD)
- بیماریهای قلبی مادرزادی
- تغییرات ساختاری قلب به دلیل بیماری یا عفونت
- فعالیت بدنی شدید یا از دست دادن خون
- بیماریهای عفونی
- بیماریهای تنفسی
- آسیب شدید
- خوردن یا نوشیدن مواد سمی
برخی از این مشکلات سطح اکسیژن یا حجم خون را کاهش میدهند. این امر مانع از عملکرد درست قلب میشود.
متادون و ایست قلبی چه ارتباطی با هم دارند؟
متادون میتواند با طولانی کردن فاصله QT در نوار قلب، باعث اختلالات خطرناک ریتم قلب شود. این اختلالات ممکن است منجر به آریتمی شدید و در مواردی همچون مصرف دوز بالا، مصرف همزمان با داروهای دیگر یا در افراد دارای بیماری قلبی زمینهای، منجر به ایست قلبی شوند. به همین دلیل، مصرف متادون نیازمند پایش پزشکی دقیق و بررسی منظم وضعیت قلب است.
علت ایست قلبی در جوانان چیست؟
ایست قلبی در جوانان اغلب به دلیل بیماریهای قلبی تشخیصدادهنشده رخ میدهد. این اتفاق ناشی از اختلالات ژنتیکی ریتم قلب، ضخیم شدن غیرطبیعی عضله قلب، ناهنجاریهای مادرزادی قلب یا مصرف مواد محرک و مخدر است.
در این افراد، قلب از نظر الکتریکی ناپایدار است و یک محرک مثل ورزش شدید، استرس ناگهانی یا مصرف مواد میتواند باعث توقف ناگهانی ضربان موثر قلب شود.
ایست قلبی جنین
ایست قلبی جنین زمانی رخ میدهد که اکسیژنرسانی یا خونرسانی به قلب جنین مختل شود. این وضعیت میتواند به دلیل مشکلات جفت، عفونتهای شدید مادر، ناهنجاریهای مادرزادی قلب جنین، اختلالات بند ناف یا بیماریهای کنترلنشده مادر مانند دیابت و فشار خون بالا اتفاق بیفتد.
در این شرایط، قلب جنین به دلیل کمبود اکسیژن یا نقص ساختاری قادر به ادامه فعالیت طبیعی نیست.
ایست قلبی در زنان
ایست قلبی در زنان اغلب به دلایلی رخ میدهد که ممکن است علائم هشداردهنده واضحی نداشته باشند. تغییرات هورمونی، بیماریهای قلبی خاموش، استرس شدید، فشار خون بالا و عوارض بارداری از عوامل مهم هستند.
در بسیاری از موارد، آریتمی یا سکته قلبی تشخیصدادهنشده باعث اختلال ناگهانی در عملکرد الکتریکی قلب و در نهایت ایست قلبی میشود.
ایست قلبی در کودکان
ایست قلبی در کودکان نادر است و به دلیل بیماریهای مادرزادی قلب، عفونتهای شدید، اختلالات الکتریکی ارثی قلب یا آسیبهای شدید اتفاق میافتد.
در این موارد، قلب کودک به دلیل نقص ساختاری یا اختلال در سیستم هدایت الکتریکی، توان حفظ ضربان مؤثر را از دست میدهد و ایست قلبی رخ میدهد.
عوامل خطر ایست قلبی چیست؟
اگر هر یک موارد زیر را دارید، ممکن است در معرض خطر بیشتری برای ایست قلبی باشید:
- سابقه قبلی ایست ناگهانی قلبی در خود یا خانواده
- سابقه ریتمهای غیرطبیعی قلب مانند سندرم QT طولانی و تاکیکاردی بطنی در خود یا خانواده
- سابقه حمله قلبی
- مشکلات مادرزادی قلبی عروقی
- بیماری دریچه قلب
- سابقه غش (از حال رفتن)
- نارسایی قلبی ناشی از بیماریهایی مانند کاردیومیوپاتی
- کاردیومیوپاتی
- تغییرات عمده در میزان پتاسیم و منیزیم خون
- چاقی
- دیابت
- مصرف الکل یا مواد مخدر
- بالا رفتن سن
ایست قلبی در خواب
ایست قلبی در خواب به دلیل اختلالات ریتم قلب یا مشکلات تنفسی شبانه رخ میدهد. آپنه خواب، آریتمیهای شبانه، سکته قلبی خاموش یا بیماریهای قلبی زمینهای میتوانند باعث شوند قلب در هنگام استراحت نتواند ریتم طبیعی خود را حفظ کند.
در این حالت، فرد بدون علائم هشدار قبلی دچار ایست قلبی در خواب میشود.
خوردن چه چیزی باعث ایست قلبی میشود؟
خوردن یک ماده غذایی بهتنهایی باعث ایست قلبی نمیشود، اما مصرف برخی مواد در شرایط خاص میتواند خطر ایست قلبی را افزایش دهد. این اتفاق معمولا به دلیل اختلال در ریتم قلب، افزایش ناگهانی فشار خون یا مسمومیت دارویی رخ میدهد.
مصرف بیش از حد نمک در بیماران قلبی، الکل زیاد، نوشیدنیهای انرژیزا حاوی کافئین بالا، مواد مخدر، یا تداخل غذا با برخی داروهای قلبی میتواند باعث آریتمی شدید شده و در نهایت به ایست قلبی منجر شود.
ایست قلبی چگونه تشخیص داده میشود؟
تشخیص ایست قلبی معمولا در محل حادثه و توسط افراد حاضر یا امدادگران انجام میشود. این تشخیص به سرعت و دقت بالا نیاز دارد و اغلب بر اساس علائم واضح صورت میگیرد. مراحل اصلی تشخیص ایست قلبی، عبارتند از:
- بررسی بیهوشی، عدم وجود نبض و توقف تنفس
- انجام نوار قلب (ECG) برای شناسایی آریتمیها و وضعیت قلب
- بررسی ساختار قلب و عروق برای شناسایی مشکلات زمینهای با سونوگرافی یا تصویربرداری
- ارزیابی عوامل خطر و سوابق پزشکی برای راهنمایی درمان
ایست قلبی چگونه درمان میشود؟
ایست قلبی را میتوان درمان کرد. اما درمان باید فورا آغاز شود. اگر درمان در دقایق اول پس از ایست قلبی شروع شود، تا 90% احتمال بقا وجود دارد.
اگر تا 8 دقیقه پس از ایست قلبی عملیات احیای ایست قلبی شروع نشود، ممکن است باعث مرگ شود. پس از 5 دقیقه نیز، آسیب مغزی میتواند رخ دهد.
اگر کسی را دیدید که دچار ایست قلبی ناگهانی شده، به منظور مراقبتهای فوری پس از ایست قلبی، این کارها را انجام دهید:
- فورا با اورژانس 115 تماس بگیرید.
- احیای قلبی ریوی را شروع کنید. CPR میتواند با استفاده از ایجاد فشار روی قفسه سینه برای جایگزینی عمل پمپاژ قلب، جان یک نفر را نجات دهد. این کار گردش خون و اکسیژن را تا رسیدن کمک اورژانس، حفظ میکند.
درمانهای پزشکی تیم درمان برای ایست قلبی
اقدامات هنگام ایست قلبی که توسط تیم پزشکی انجام میشونند، شامل موارد زیر است:
- احیای قلبی ریوی (CPR)، مجموعهای از اقدامات فوری برای حفظ جریان خون و اکسیژنرسانی به مغز و قلب
- داروهایی برای درمان آریتمی و مدیریت علائم
- عمل جراحی قلب یا جراحی برای قرار دادن دستگاههای قلبی یا رفع انسداد در عروق کرونر
- تنظیم مجدد ریتم قلب که به این عمل دفیبریلاسیون میگویند. این کار با استفاده از دستگاه الکتروشوک انجام میشود.
در اورژانس، پزشک آزمایشهایی را برای بررسی علت، مانند احتمال حمله قلبی، نارسایی قلبی یا تغییرات در سطح الکترولیتها، انجام میدهد.
کدام درمانها از وقوع ایست قلبی دوم پیشگیری میکنند؟
برای پیشگیری از ایست قلبی مجدد و کاهش خطر، درمانها بسته به علت زمینهای عبارتند از:
- دفیبریلاتور قلبی قابل کاشت (ICD)
- درمانهای آریتمی در افراد مستعد
- داروها مانند بتابلوکرها
- رفع انسداد شریانهای قلب با جراحی بایپس عروق کرونر (CABG) یا آنژیوپلاستی
درمان فوری و کوتاه ایست قلبی
درمان فوری ایست قلبی با هدف بازگرداندن جریان خون و اکسیژن به مغز و اندامهای حیاتی انجام میشود، زیرا علت اصلی مرگ در این وضعیت، قطع ناگهانی پمپاژ قلب است.
اقدامات حیاتی شامل شروع سریع احیای قلبی ریوی (CPR) برای حفظ گردش خون و استفاده از دفیبریلاتور (AED) برای اصلاح ریتمهای خطرناک قلب مانند فیبریلاسیون بطنی است.
پیشنهاد میکنیم که برای آشنایی با نقش دفیبریلاتور در احیای قلب، مطلبی تحت همین عنوان را در دارو دات کام بخوانید.
همزمان، تماس فوری با اورژانس ضروری است، زیرا هر دقیقه تأخیر شانس بقا را بهطور قابلتوجهی کاهش میدهد.
درمان بلندمدت ایست قلبی
درمان بلندمدت پس از نجات از ایست قلبی با هدف جلوگیری از تکرار حادثه انجام میشود. این درمانها به علت زمینهای ایست قلبی بستگی دارند و ممکن است شامل اصلاح بیماریهای قلبی، کنترل عوامل خطر مانند فشار خون و دیابت، تغییر سبک زندگی و پیگیری منظم پزشکی باشند.
در برخی بیماران، استفاده از تجهیزات پزشکی یا انجام مداخلات تخصصی برای پایدارسازی ریتم قلب ضروری است.
داروهای مناسب برای کنترل ریتم قلب
داروهای کنترل ریتم قلب زمانی استفاده میشوند که علت ایست قلبی یا خطر آن، آریتمی باشد. این داروها با تنظیم فعالیت الکتریکی قلب، از بروز ضربانهای نامنظم و خطرناک جلوگیری میکنند.
داروهایی مانند بتابلوکرها، داروهای ضدآریتمی و داروهای کنترلکننده ضربان قلب از جمله گزینههای درمانی هستند که مصرف آنها باید حتما
تحت نظر پزشک انجام شود.
آیا قرص برای ایست قلبی وجود دارد؟
هیچ قرص یا دارویی وجود ندارد که بهطور فوری ایست قلبی را درمان کند. ایست قلبی یک وضعیت اورژانسی است که نیاز به اقدامات فوری مانند احیای قلبی ریوی و استفاده از دستگاه دفیبریلاتور دارد.
با این حال، داروهایی که برای پیشگیری یا کنترل عوامل زمینهای استفاده میشوند میتوانند ریسک ایست قلبی را کاهش دهند.
آیا درمان ایست قلبی، عوارض جانبی دارد؟
احیای قلبی ریوی میتواند باعث آسیبهای قفسه سینه مانند شکستگی دنده یا شکستگی استخوان جناغ سینه شود. در برخی افراد همچنین آسیبهای شکمی ممکن است مشاهده شود. اما این آسیبها ارزش ریسک کردن برای نجات جان یک نفر را دارند.
برای آگاهی از علائم رایج و خاموش سکته قلبی در مردان، میتوانید مقاله زیر را بخوانید:
آیا فرد میتواند پس از ایست قلبی زنده بماند؟
بله، زنده ماندن پس از ایست قلبی امکانپذیر است، اما رایج نیست. بسیاری از افرادی که در خارج از بیمارستان دچار ایست قلبی ناگهانی میشوند، به دلیل عدم دریافت کمک به موقع، جان خود را از دست میدهند.
با این حال، میزان بقا نسبت به گذشته افزایش یافته است. حدود ۱۱٪ از افرادی که خارج از بیمارستان دچار ایست قلبی شده و تحت درمان اورژانسی قرار میگیرند، زنده میمانند و از بیمارستان مرخص میشوند. این رقم برای افرادی که در داخل بیمارستان دچار ایست قلبی میشوند، حدود ۲۶٪ است.
عوارض بعد از ایست قلبی چیست؟
کسانی که از ایست قلبی جان سالم به در میبرند، اغلب با مشکلاتی دست و پنجه نرم میکنند که ممکن است چند ماه تا چند سال بعد نیز درگیر آن باشند. این مشکلات میتواند شامل موارد زیر باشد:
- آسیب مغزی در اثر کمبود اکسیژن
- نارسایی قلبی به دلیل عدم خونرسانی کافی
- اختلالات ریتم قلب
- اختلال در عملکرد ریهها
- اضطراب و افسردگی
- نیاز به بستری طولانیمدت
آیا میتوان از ایست قلبی جلوگیری کرد؟
ایست قلبی یک وضعیت اورژانسی است که میتواند برای هر فردی رخ دهد، اما با رعایت سبک زندگی سالم میتوان خطر آن را کاهش داد. مهمترین راههای پیشگیری از ایست قلبی عبارتند از:
- مصرف میوهها، سبزیجات، غلات کامل و کاهش چربیهای اشباع و قند
- حفظ وزن سالم و تقویت سلامت قلب
- کنترل فشار خون و دیابت
- عدم استفاده از دخانیات و کاهش مصرف الکل
- یادگیری و آموزش CPR و شناخت نشانههای حمله قلبی
- مدیریت استرس
بررسی نتایج کدام آزمایشها از وقوع ایست قلبی جلوگیری میکنند؟
برای جلوگیری از وقوع مجدد ایست قلبی ناگهانی در آینده، پزشک شما ممکن است آزمایشهایی را برای تشخیص علت بروز این مشکل قلبی انجام دهد. آزمایشها ممکن است شامل موارد زیر باشد:
- نوار قلب
- ام آر آی قلب
- پایش مداوم سرپایی
- اکوکاردیوگرام (اکو)
- کاتتریزاسیون قلبی
- مطالعه الکتروفیزیولوژی (EPS). یک روش تشخیصی برای بررسی سیستم الکتریکی قلب و تشخیص آریتمی
- آزمایش خون برای بررسی الکترولیتهایی که در هدایت الکتریکی قلب شما نقش دارند.
بعد از ایست قلبی، چه مراقبتهایی لازم است؟
بسیاری از افراد پس از زنده ماندن از ایست قلبی، دوره نقاهت طولانی را سپری میکنند. بسته به مدت زمان قطع اکسیژن در مغز، ممکن است آسیبهای مغزی ایجاد شده باشد.
برای بازیابی تواناییها، برنامههای توانبخشی میتوانند کمککننده باشند. حتی یادگیری مجدد فعالیتهای ساده مانند راه رفتن یا لباس پوشیدن ممکن است ماهها طول بکشد. بسیاری از افراد به زندگی روزمره بازمیگردند، اما برخی نیاز به کمک مداوم دارند. صبور بودن در این مسیر اهمیت بالایی دارد؛ مطالعات نشان دادهاند که کیفیت زندگی بازماندگان ایست قلبی پس از شش ماه بهبود قابل توجهی مییابد.
زنده ماندن از ایست قلبی میتواند چالشهای سلامت روان ایجاد کند. استفاده از خدمات روانشناسی و مشاوره میتواند در مقابله با اضطراب، افسردگی و اختلال استرس پس از سانحه (PTSD) موثر باشد.
چه زمانی باید به پزشک مراجعه کرد؟
به احتمال زیاد در دوران نقاهت پس از ایست قلبی، نیاز به ویزیت چندین پزشک داشته باشید. همچنین، مواردی هست که برای جلوگیری از وقوع ایست قلبی مجدد بدانید و پیگیری کنید.
اگر علائم جدیدی دارید یا در مدت زمان مورد انتظار احساس بهبودی ندارید، حتما به پزشک خود اطلاع دهید.
توصیهای از تیم دارو دات کام به شما
بهبودی پس از ایست قلبی زمانبر است و ممکن است حتی بازیابی تواناییهای عادی برای کارهای روزمره، طول بکشد. بسیاری از افراد نیاز دارند برای جلوگیری از وقوع ایست قلبی مجدد، تحت مراقبت و پیگیری قرار گیرند. حتما تمام پیگیریهای لازم را انجام دهید و داروهای تجویز شده را مصرف کنید.
اگر کسانی که با شما زندگی میکنند CPR را یاد بگیرند، خیالتان راحتتر خواهد بود. چرا که به محض وقوع تا رسیدن اورژانس میتوانند به شما کمک کنند.
اگر سوالی دارید، در بخش نظرات بنویسید تا کارشناس سلامتی دارو دات کام پاسخ دهد.
سوالات متداول
آیا ایست قلبی همان سکته قلبی است؟
خیر، ایست قلبی توقف ناگهانی پمپاژ قلب است، سکته قلبی ناشی از انسداد رگ قلبی است.
آیا ترسیدن خانمهای باردار باعث ایست قلبی جنین میشود؟
خیر، ترس یا استرس مادر به تنهایی باعث ایست قلبی جنین نمیشود.
مصرف بیش از حد چه قرصی باعث ایست قلبی میشود؟
داروهای قلبی، ضدآریتمی، بعضی ضدافسردگیها و محرکها در مصرف بیش از حد میتوانند باعث ایست قلبی شوند.
آیا استرس باعث ایست قلبی میشود؟
استرس شدید ناگهانی در افراد با بیماری قلبی زمینهای میتواند ریسک ایست قلبی را بالا ببرد، اما استرس معمولی به تنهایی باعث نمیشود.
چه قرصی باعث ایست قلبی میشود؟
داروهای قلبی، ضدآریتمی، برخی ضدافسردگیها و محرکها در دوز زیاد میتوانند باعث ایست قلبی شوند.
آمپولی که باعث ایست قلبی میشود؟
بعضی داروهای قلبی، ضدآریتمی یا بیهوشی در دوز بالا میتوانند ریسک ایست قلبی ایجاد کنند.
علت ایست قلبی در کودکان چیست؟
ایست قلبی در کودکان معمولاً به دلیل بیماریهای مادرزادی قلب، اختلالات ژنتیکی ریتم قلب، عفونتهای شدید، آسیبهای جدی یا مسمومیت دارویی رخ میدهد و اغلب با مشکل در عملکرد الکتریکی یا ساختاری قلب مرتبط است.
ایست قلبی تنفسی چیست؟
ایست قلبی تنفسی وضعیتی است که تنفس و ضربان قلب همزمان متوقف میشوند. این نوع ایست قلبی در اثر مشکلات ریوی شدید، خفگی، غرقشدگی، مسمومیت یا بیماریهای حاد تنفسی رخ میدهد و قلب دیگر قادر به پمپاژ خون نیست زیرا اکسیژن کافی به بدن نمیرسد. در این شرایط، شروع سریع احیای قلبی ریوی و اکسیژنرسانی برای حفظ زندگی حیاتی است.
مطالب این مقاله صرفاً جهت اطلاعرسانی است و هرگز جایگزین توصیه، تشخیص یا درمان پزشک متخصص نمیشود. قبل از هرگونه تصمیم درمانی، ابتدا با پزشک خود مشورت کنید.
منابع مقاله:
mayoclinic | hopkinsmedicine | clevelandclinic | heart | cdc | bhf | ncbi | heartfoundation






















نظرات