بیماری عروق کرونر چیست؟ علائم، دلایل و راههای درمان


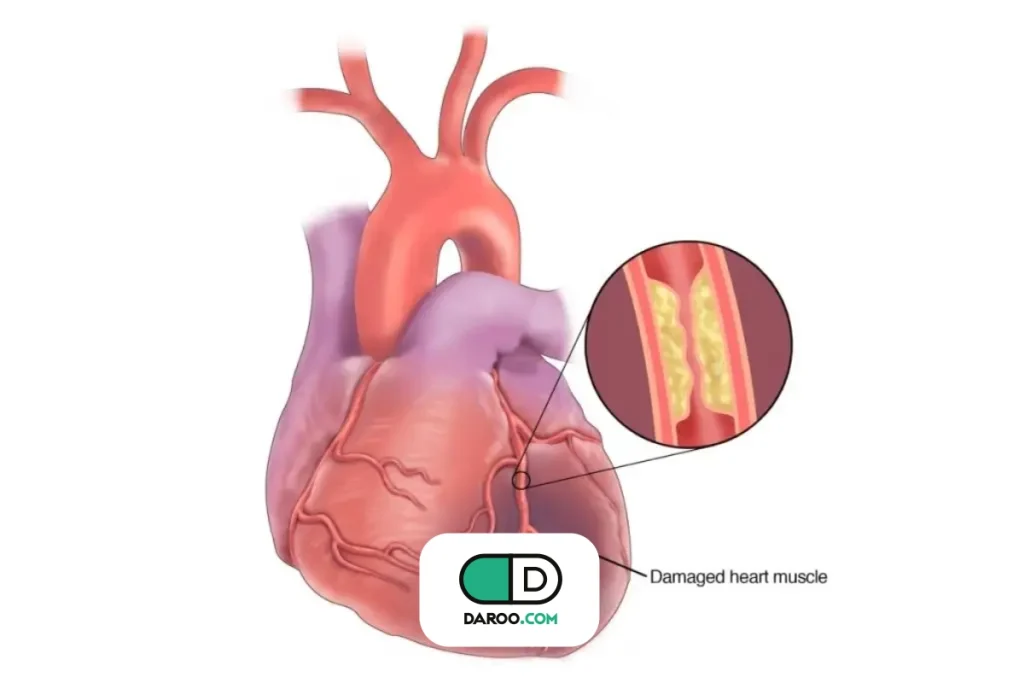
بیماری عروق کرونر قلب یکی از شایعترین بیماریهای قلبی است که بر رگهای خونرسان به عضله قلب تأثیر میگذارد. در این بیماری، رگهای کرونری بهتدریج باریک میشوند یا با پلاکهایی از چربی و کلسترول پوشیده میشوند؛ وضعیتی که به آن تصلب شرایین گفته میشود.
وقتی جریان خون به قلب کاهش یابد، ممکن است علائمی مثل فشار یا درد قفسه سینه، تنگی نفس و خستگی غیرعادی ظاهر شود و در موارد شدید به حمله قلبی یا سکته قلبی منجر شود.
خوشبختانه با تشخیص زودهنگام، دارو، تغییر سبک زندگی و در صورت نیاز اقدامات پزشکی یا جراحی، میتوان عوارض این بیماری را کنترل کرد.
رعایت یک رژیم غذایی سالم، ورزش منظم، کنترل استرس و پرهیز از دخانیات، نه تنها به پیشگیری از ابتلا کمک میکند بلکه شانس زندگی طولانی و سالم با قلبی قوی را افزایش میدهد.
در ادامه این مقاله از دارو دات کام با ما همراه باشید تا به اتفاق هم، درباره این بیماری، علائمش و درمان آن برایتان بگوییم.
- بیماری عروق کرونر قلب (CAD) چیست؟
- علائم بیماری عروق کرونر قلب (CAD) چیست؟
- انواع بیماری عروق کرونر قلب
- چه عواملی منجر به ابتلا به بیماری عروق کرونر میشوند؟
- وجود کدام عوامل، ریسک خطر ابتلا به بیماری عروق کرونر را بالا میبرند؟
- بیماری عروق کرونر قلب چگونه تشخیص داده میشود؟
- بیماری عروق کرونر قلب چگونه درمان میشود؟
- عوارض بیماری عروق کرونر چیست؟
- آیا میتوان از بیماری عروق کرونر پیشگیری کرد؟
بیماری عروق کرونر قلب (CAD) چیست؟
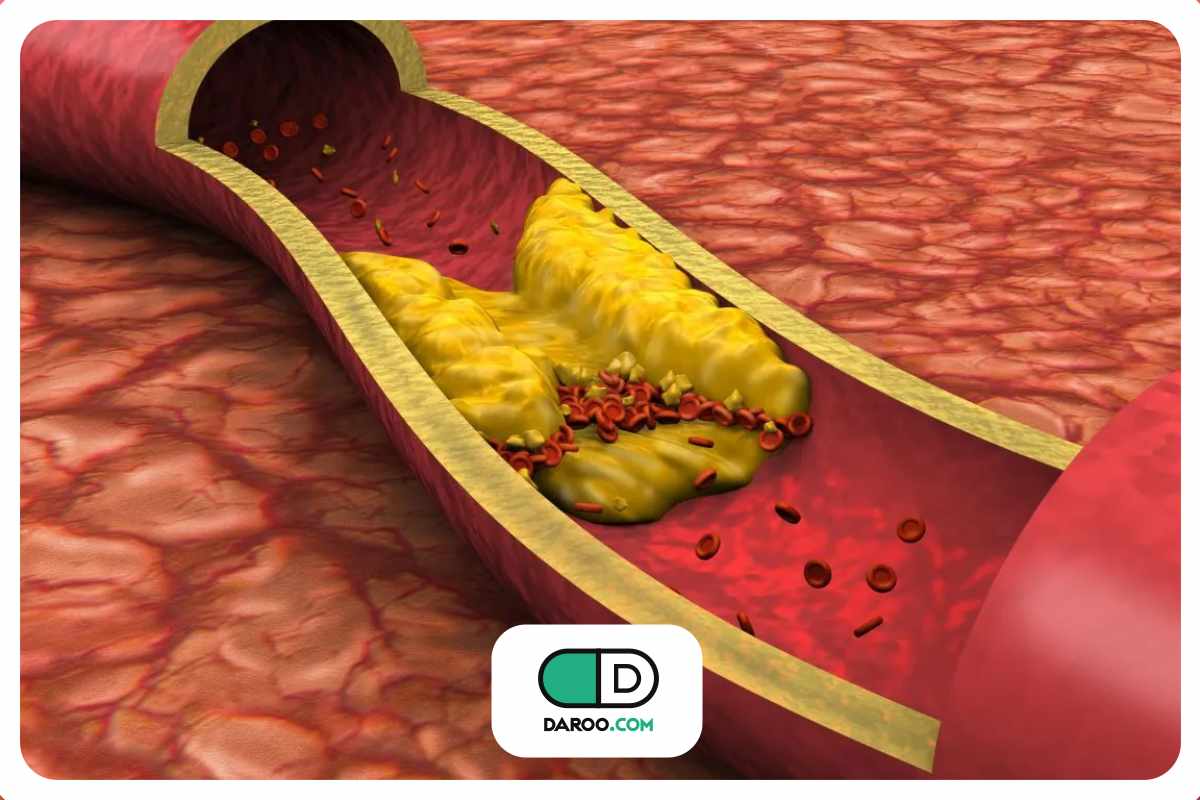
بیماری عروق کرونر نوع شایعی از بیماری قلبی است که بر آناتومی عروق کرونر قلب تأثیر میگذارد. در نارسایی عروق کرونری، شریانهای کرونری که خون را به عضله قلب میرسانند، بهتدریج باریک میشوند یا با پلاکهایی از چربی، کلسترول و سایر مواد پوشیده میشوند؛ وضعیتی که به آن تصلب شرایین گفته میشود.
کاهش جریان خون ناشی از بیماری عروق کرونر میتواند باعث بروز علائمی مانند فشار یا درد قفسه سینه و تنگی نفس شده و در موارد شدید، به حمله قلبی منجر شود.
برنامه درمانس بیماری عروق کرونر شامل دارو، تغییر سبک زندگی و در صورت نیاز اقدامات جراحی است. رعایت رژیم غذایی سالم، ورزش منظم، کنترل استرس و پرهیز از دخانیات میتواند به پیشگیری از این بیماری و کاهش خطر عوارض آن کمک کند.
عروق کرونر کجاست؟
عروق کرونر روی سطح خارجی قلب قرار دارند و از ابتدای شریان آئورت منشعب میشوند. این رگها وظیفه دارند خون و اکسیژن را به عضله قلب برسانند و هرگونه گرفتگی در آنها میتواند باعث درد قفسه سینه یا سکته قلبی شود.
گرفتگی رگ قلب همان تصلب شرایین است؟
بله، به زبان ساده گرفتگی رگ قلب معمولا نتیجه بالینی همان فرآیند تصلب شرایین (Atherosclerosis) است.
با این حال تفاوت و رابطه گرفتگی رگ با تصلب شرایین به این صورت است که تصلب شرایین در واقع نام بیماری یا فرآیند زمینهای است؛ وضعیتی که در آن رسوبات چربی، کلسترول و کلسیم در دیواره داخلی سرخرگها تجمع میکنند. اما «گرفتگی رگ قلب» زمانی رخ میدهد که این پلاکها در رگهای تغذیهکننده قلب یا کرونر آنقدر زیاد شوند که جریان خون را محدود یا مسدود کنند.
برخی علائم هشداردهنده، ممکن است نشاندهنده گرفتگی رگهای قلب باشند؛ مقاله زیر به ۷ نشانه مهم اشاره میکند که نباید نادیده بگیرید:
بیماری عروق کرونر قلب چقدر در ایران شایع است؟
بیماریهای قلبی و عروقی، عامل ۴۲ درصد مرگ و میر در کشور است و مردان بیش از زنان به بیماریهای قلبی مبتلا میشوند. بیماری عروق کرونر قلبی نه تنها در ایران بلکه در دنیا مهمترین علت مرگ و میر انسانهاست.
علائم بیماری عروق کرونر قلب (CAD) چیست؟
شناخت علائم گرفتگی رگ قلب، کمک میکند تا به موقع اقدام کنید و از خطرات بیشتر، پیشگیری کنید. از این رو، شایعترین علائم بیماری عروق کرونر عبارتند از:
- درد یا فشار قفسه سینه یا همان آنژین صدری که ممکن است به گردن، فک، شانه یا بازو منتشر شود؛
- تنگی نفس، به ویژه هنگام فعالیت یا استرس؛
- خستگی غیرعادی و کاهش توانایی انجام فعالیتهای روزمره؛
- تپش یا نامنظمی ضربان قلب؛
- در موارد شدید، حمله قلبی یا سکته قلبی.
علائم اصلی بیماری عروق کرونر قلب عبارتند از:
- درد قفسه سینه (آنژین صدری)
- تنگی نفس
- درد در گردن، شانهها، فک یا بازوها
- احساس غش
- حالت تهوع
علائم ابتلا به بیماری ایسکمی قلب چیست؟
بیماری ایسکمی قلب زمانی رخ میدهد که جریان خون به عضله قلب کاهش یابد و اکسیژن کافی به آن نرسد. شایعترین علامت آن درد یا فشار قفسه سینه است که ممکن است به شانه، بازو، گردن یا فک نیز منتشر شود. علائم دیگر شامل تنگی نفس، خستگی غیرطبیعی، سرگیجه و ضربان قلب نامنظم هستند.
در بسیاری از افراد، علائم اولیه ممکن است خفیف یا متناوب باشند و گاهی تنها هنگام فعالیت جسمانی یا استرس ظاهر شوند. تشخیص سریع و درمان مناسب میتواند از پیشرفت بیماری به حمله قلبی جلوگیری کند.
علائم گرفتگی رگ قلب در زنان
علائم گرفتگی رگ قلب در زنان میتواند با مردان متفاوت باشد و همین تفاوت، تشخیص را گاهی دشوارتر میکند. اگرچه درد یا فشار قفسه سینه همچنان شایعترین علامت است اما در بسیاری از زنان، این درد ممکن است خفیف، مبهم یا بهصورت احساس سوزش، سنگینی یا ناراحتی در قفسه سینه بروز کند و حتی به پشت، شانهها، گردن یا فک انتشار یابد.
در زنان، علائم غیرکلاسیکی از جمله تنگی نفس بدون درد واضح قفسه سینه، خستگی شدید و غیرعادی، تهوع یا استفراغ، سرگیجه، تعریق سرد و احساس اضطراب، شایعتر هستند. برخی زنان هفتهها قبل از سکته قلبی دچار کاهش انرژی یا اختلال خواب میشوند.
به همین دلیل، توجه به علائم گرفتگی رگ قلب در زنان و مراجعه زودهنگام به پزشک نقش مهمی در تشخیص بهموقع و پیشگیری از عوارض جدی مانند حمله قلبی دارد.
اگر علائم حمله قلبی نظیر درد قفسه سینه و تنگی نفس یا تعریق سرد و تهوع همراه با درد قفسه سینه دارید، با 115 یا شماره اورژانس تماس بگیرید. این موارد، فوریتهای پزشکی تهدید کننده زندگی هستند که نیاز به مراقبت فوری دارند.
انواع بیماری عروق کرونر قلب
انواع بیماری عروق کرونر قلب (CAD)، معمولا بر اساس شدت گرفتگی عروق و نحوه تأثیر آن بر جریان خون قلب، به 4 گروه مهم، تقسیم میشوند:
۱. بیماری عروق کرونر پایدار (Stable CAD)
در این نوع از بیماری عروق کرونر، رگهای کرونر که مسئول خونرسانی به قلب هستند، بهطور تدریجی دچار آترواسکلروز و تجمع پلاکهای چربی میشوند.
این روند باعث کاهش جریان خون قلب میشود و علائم معمولا با فعالیت یا استرس مانند آنژین صدری ظاهر میشوند. مدیریت این نوع بیماری شامل تغییر سبک زندگی، استفاده از داروهای بیماری عروق کرونر و گاهی درمان بیماری کرونر قلب است.
۲. بیماری عروق کرونر ناپایدار (Unstable CAD)
در این حالت، پلاکها در شریانها ناپایدار هستند و ممکن است پاره شوند، که باعث انسداد عروق قلبی و کاهش ناگهانی جریان خون به عضله قلب میشود.
علائم شامل درد قفسه سینه حتی در استراحت و افزایش خطر حمله قلبی هستند. تشخیص بیماری عروق قلب در این نوع با تستهای بالینی و تصویربرداری مانند تصویر عروق کرونر قلب، انجام میشود و درمان ممکن است شامل عمل عروق کرونر قلب یا داروهای اورژانسی باشد.
۳. سکته یا انفارکتوس میوکارد (Myocardial Infarction)
این نوع زمانی رخ میدهد که انسداد عروق قلبی کامل شود و جریان خون به عضله قلب بهطور ناگهانی قطع شود. نتیجه میتواند آسیب جدی به عضله قلب و نارسایی قلبی باشد.
مدیریت این شرایط شامل درمان بیماری CAD فوری، استفاده از داروهای ضد پلاک، استنتگذاری در بیماران کرونری یا عمل عروق کرونر قلب است. عوامل خطر بیماری قلبی مانند کلسترول بالا و فشار خون بالا نقش مهمی در بروز این حالت دارند.
۴. بیماری عروق کرونر بدون علائم (Silent CAD)
در برخی افراد، گرفتگی رگهای قلب به وجود میآید اما علائم واضح مشاهده نمیشود. این نوع اغلب با تشخیص بیماری عروق قلب از طریق تصویر عروق کرونر قلب یا تستهای استرس مشخص میشود.
پیشگیری شامل پیشگیری از بیماری عروق کرونر از طریق سبک زندگی سالم، کنترل فشار خون و کلسترول و استفاده از داروها در صورت نیاز است.
چه عواملی منجر به ابتلا به بیماری عروق کرونر میشوند؟
عوامل مهمی در سبک زندگی همه ما وجود دارند که خطر ابتلا به بیماری عروق کرونر را افزایش میدهند. این موارد، شامل موارد زیر هستند:
- سیگار کشیدن
- مصرف زیاد غذاهای چرب
- نوشیدن مقادیر زیاد الکل
کدام بیماریها، احتمال ابتلا به عروق کونر را بالا میبرند؟
داشتن برخی بیماریها، احتمال ابتلا به گرفتگی عروق و نارسایی قلبی را بیشتر میکند:
- کلسترول بالا
- فشار خون بالا
- دیابت
عوامل غیرقابل کنترل بیماری کرونر
عوامل غیرقابل کنترل که ریسک ابتلا به بیماری عروق کرونر را افزایش میدهند شامل سن، جنسیت و سابقه خانوادگی بیماری قلبی است. با افزایش سن، دیوارههای عروق سختتر و آسیبپذیرتر میشوند. مردان در سنین پایینتر نسبت به زنان در معرض ریسک بیشتری هستند، هرچند بعد از یائسگی این اختلاف کاهش مییابد.
سابقه خانوادگی بیماری قلبی، به ویژه در والدین یا خواهر و برادر، احتمال ابتلا به بیماری کرونر را افزایش میدهد. این عوامل به طور مستقیم قابل تغییر نیستند، اما شناخت آنها کمک میکند تا افراد برای کنترل عوامل قابل تغییر اقدام کنند و خطر کلی بیماری را کاهش دهند.
وجود کدام عوامل، ریسک خطر ابتلا به بیماری عروق کرونر را بالا میبرند؟
عوامل خطر ابتلا به بیماری عروق کرونر قلب (CAD)، شامل موارد زیر میشوند:
- اضافه وزن
- عدم فعالیت بدنی
- تغذیه ناسالم
- استعمال دخانیات
- سابقه خانوادگی بیماری قلبی
بیماری عروق کرونر قلب چگونه تشخیص داده میشود؟
برای تشخیص بیماری عروق کرونر، دکتر قلب معمولا از شما در مورد سابقه پزشکی و هرگونه علائمی که دارید، میپرسد. اگر علائم بیماری عروق کرونر مانند درد قفسه سینه یا تنگی نفس دارید، ممکن است آزمایشهایی برای بررسی سلامت کلی شما انجام شود.
روشهای تشخیصی که پزشکان برای تشخیص بیماری عروق کرونری انجام میدهد:
۱. سطح خونی آنزیم قلبی
در آزمایش خون میتوان سطح قند خون و کلسترول را بررسی کرد و سلامت قلب و عروق را ارزیابی نمود. همچنین آزمایش پروتئین واکنشی C با حساسیت بالا (CRP) میزان التهاب شریانها را نشان میدهد، که میتواند نشانهای از آترواسکلروز و گرفتگی رگهای قلب باشد.
این آزمایشها در تشخیص بیماری عروق قلب و ارزیابی عوامل خطر بیماری قلبی اهمیت زیادی دارند.
۲. نوار قلب یا الکتروکاردیوگرام (ECG یا EKG)
آزمایش یا تست نوار قلب سریع، فعالیت الکتریکی قلب را بررسی میکند و نشان میدهد قلب چگونه ضربان دارد. الکترودها روی قفسه سینه و گاهی بازوها و پاها قرار میگیرند و به یک رایانه متصل میشوند که الگوهای فعالیت قلب را ثبت میکند.
سیگنالهای ECG میتوانند مشخص کنند که آیا فرد حمله قلبی داشته است یا در حال وقوع است و کمک به تشخیص بیماری عروق قلب میکنند.
۳. اکوکاردیوگرام
در این روش از امواج صوتی برای بررسی جریان خون در قلب استفاده میشود. بخشهایی از قلب که حرکت ضعیفی دارند، ممکن است ناشی از کمبود اکسیژن یا آسیب قلبی باشند. اکوکاردیوگرام یا اکوی قلب میتواند بیماری عروق کرونر یا سایر مشکلات قلبی، از جمله نارسایی قلبی را شناسایی کند.
۴. تست استرس ورزشی
اگر علائم شما در حین فعالیت ظاهر میشوند، تست استرس ورزشی توصیه میشود. در این آزمایش فرد روی تردمیل راه میرود یا دوچرخه ثابت میزند تا قلب تحت فشار قرار گیرد.
این روش میتواند مشکلات قلبی که در شرایط عادی قابل مشاهده نیستند، مشخص کند و در تشخیص بیماری عروق قلب نقش مهمی دارد.
۵. تست استرس هستهای
این آزمایش نحوه حرکت خون در قلب را در حالت استراحت و فعالیت نشان میدهد. در آن، ماده رادیواکتیو از طریق IV تزریق میشود و دستگاه تصویربرداری، مناطق با جریان خون ضعیف یا آسیب قلبی را شناسایی میکند. تست استرس هستهای به تشخیص شدت گرفتگی رگهای قلب کمک میکند.
۶. سیتیاسکن قلب
آزمایش سیتیاسکن قلب میتواند رسوبات کلسیم و انسداد در شریانهای قلب را نشان دهد. این رسوبات باعث تنگی شریانها میشوند و خطر حمله قلبی را افزایش میدهند.
در صورت استفاده از رنگ تزریقی، آزمایش به نام سی تی آنژیوگرافی کرونری انجام میشود که تصاویر دقیقتری از رگهای کرونر ارائه میدهد.
۷. کاتتریزاسیون قلبی و آنژیوگرافی
در روش آنژیوگرافی، یک لوله نازک و انعطافپذیر به نام کاتتر از طریق رگ خونی (معمولا کشاله ران یا مچ دست) وارد قلب میشود. رنگ تزریقی به شریانها جریان مییابد و با کمک تصاویر و فیلمهای اشعه ایکس، میزان انسداد عروق قلبی مشخص میشود.
این آزمایش دقیقترین روش برای بررسی گرفتگی عروق و برنامهریزی عمل عروق کرونر قلب است.
بیماری عروق کرونر قلب چگونه درمان میشود؟
درمان بیماری عروق کرونر قلب با هدف کاهش علائم، بهبود کیفیت زندگی و جلوگیری از حمله قلبی یا سکته قلبی انجام میشود.
روشهای درمان شامل داروهای بیماری عروق کرونر، تغییر سبک زندگی و در موارد شدید اقدامات پزشکی مانند عمل عروق کرونر قلب یا آنژیوپلاستی است.
در ادامه، تمامی روشهای درمان این بیماری را بررسی خواهیم کرد:
تغییرات سبک زندگی و مدیریت عوامل خطر برای درمان بیماری عروق کرونری
افراد میتوانند با ایجاد تغییرات مثبت در سبک زندگی، روند گرفتگی رگهای قلب را کند کرده و نیاز به داروهای بیماری عروق کرونر یا سایر مداخلات پزشکی را کاهش دهند. این تغییرات شامل موارد زیر است:
- ترک سیگار
- افزایش فعالیت فیزیکی منظم
- داشتن خواب کافی و باکیفیت
- کنترل فشار خون
- کنترل سطح کلسترول و چربی خون
با رعایت این موارد، علاوه بر پیشگیری از پیشرفت بیماری، خطر بروز حمله قلبی و سایر مشکلات ناشی از آترواسکلروز کاهش مییابد.
در مطلب زیر میتوانید با ورزشهای مفید برای گرفتگی رگ قلب و حرکاتی که باید از آنها اجتناب کرد، آشنا شوید:
برنامه ورزشی مناسب برای بیماران قلبی
ورزش منظم و کنترلشده یکی از مهمترین بخشهای مراقبت از بیماران قلبی، بهویژه مبتلایان به بیماری عروق کرونر است. معمولا ورزش مناسب برای بیماران قلبی، شامل فعالیتهای هوازی ملایم تا متوسط مانند پیادهروی، دوچرخهسواری ثابت و شنا، ۳ تا ۵ روز در هفته و هر بار ۳۰ دقیقه است. شدت ورزش باید به حدی باشد که فرد بتواند حین فعالیت صحبت کند و دچار تنگی نفس یا درد قفسه سینه نشود.
قبل از شروع هر برنامه ورزشی، مشاوره با متخصص قلب بهخصوص برای افرادی که سابقه سکته قلبی، آنژیوپلاستی یا جراحی قلب دارند، ضروری است. ورزش منظم به بهبود جریان خون، کنترل فشار خون، کاهش چربی خون و تقویت عضله قلب کمک میکند.
رژیم غذایی مناسب بیماران کرونری
رژیم غذایی بیماران مبتلا به بیماری عروق کرونر باید به کاهش التهاب، کنترل چربی خون و پیشگیری از پیشرفت گرفتگی رگها کمک کند. مصرف میوهها، سبزیجات، غلات کامل، حبوبات، ماهیهای چرب مانند سالمون، روغن زیتون و مغزها در رژیم غذایی مناسب بیماران کرونری، بسیار توصیه میشود. در مقابل، باید مصرف چربیهای اشباع، غذاهای سرخکرده، فستفود، نمک و قندهای ساده محدود شود.
کاهش مصرف نمک به کنترل فشار خون و انتخاب روشهای پخت سالم مانند بخارپز و گریل، نقش مهمی در سلامت قلب دارد. رعایت این الگوی غذایی میتواند خطر حمله قلبی و عوارض بیماری کرونری را بهطور قابل توجهی کاهش دهد.
داروهای بیماری عروق کرونر قلب
دارو درمانی برای بیماران عروق کرونر شامل چند دسته دارویی است که هر یک به بهبود جریان خون قلب و کاهش علائم کمک میکنند. انواع مختلف اما اثرگذار داروی گرفتگی رگ قلب، عبارتند از:
- داروهای ضد کلسترولی؛ این داروها با کاهش سطح کلسترول LDL یا کلسترول بد و کاهش تجمع پلاکهای چربی در شریانها، به کند کردن روند آترواسکلروز کمک میکنند. نمونهها شامل استاتینها، نیاسین، فیبراتها و مهارکنندههای اسید صفراوی هستند.
- آسپرین؛ مصرف دوز پایین آسپرین میتواند خون را رقیق کرده و از تشکیل لخته جلوگیری کند، که به پیشگیری از حمله قلبی یا سکته قلبی کمک میکند. با این حال، مصرف روزانه آسپرین بدون مشورت پزشک ممکن است باعث خونریزی معده و روده شود.
- بتابلوکرها؛ این داروها ضربان قلب را کند و فشار خون را کاهش میدهند و برای افرادی که قبلاً حمله قلبی داشتهاند، خطر حملات بعدی را کاهش میدهند.
- مسدودکنندههای کانال کلسیم؛ در صورت عدم تحمل یا کارایی ناکافی بتابلوکرها، این داروها میتوانند درد قفسه سینه را کاهش دهند.
- مهارکنندههای آنزیم تبدیلکننده آنژیوتانسین (ACE) و مسدودکنندههای گیرنده آنژیوتانسین II (ARB)؛ این داروها فشار خون را کاهش داده و از پیشرفت بیماری جلوگیری میکنند.
- نیتروگلیسیرین؛ باعث گشاد شدن شریانهای قلب میشود و درد قفسه سینه را کنترل میکند. نیتروگلیسیرین به صورت قرص، اسپری یا برچسب موجود است.
- رانولازین؛ برای افرادی که درد قفسه سینه طولانی دارند استفاده میشود و ممکن است همراه با بتابلوکر یا جایگزین آن تجویز شود.
جراحیهای بیماری عروق کرونر قلب
برخی افراد برای مدیریت بیماری عروق کرونر به یک روش باز کردن عروق یا جراحی نیاز دارند، از جمله:
- مداخله کرونری از راه پوست (PCI)؛ این روش کم تهاجمی به نام آنژیوپلاستی کرونری: در این روش پزشک شریان مسدود شده بیمار را باز میکند تا به جریان بهتر خون در آن کمک کند. آنها همچنین ممکن است یک استنت برای کمک به باز ماندن شریان بیمار قرار دهند.
- پیوند بای پس عروق کرونر (CABG)؛ جراحی بایپس عروق کرونر، مسیر جدیدی برای جریان خون بیمار در اطراف انسدادها ایجاد میکند. این انحراف، جریان خون به قلب بیمار را بازیابی میکند. CABG معمولا برای افرادی که انسداد شدید در چندین شریان کرونری دارند، کمک میکند. که البته ریسک عوارض و حتی مرگ حین عمل جراحی قلب باز در این روش بالا هست.
بهبودی پس از درمان بیماری عروق کرونر چقدر طول میکشد؟
بعد از آنژیوپلاستی، معمولا بیمارمیتواند ظرف یک هفته به فعالیتهای عادی خود بازگردد. بعد از CABG یا همان جراحی بایپس، بیش از یک هفته در بیمارستان خواهد بود. پس از آن، 6 تا 12 هفته طول میکشد تا بهبودی کامل حاصل شود.
برای آشنایی بیشتر با درمان گرفتگی رگ قلب، مطلب زیر را بخوانید:
عوارض بیماری عروق کرونر چیست؟
بیماری عروق کرونری ممکن است منجر به سندروم حاد کرونری و حتی سکته قلبی شود. از عوارض اصلی مرتبط با بیماری عروق کرونر قلب، میتوان به موارد زیر اشاره کرد:
- آریتمیها
- نارسایی احتقانی قلب
- نارسایی دریچه میترال
- پریکاردیت، تشکیل آنوریسم و ترومبوز جداری
Arrhythmias, congestive heart failure, mitral regurgitation, mechanical complications, pericarditis, aneurysm formation, and mural thrombi are the main complications associated with CAD.
آریتمیها، نارسایی احتقانی قلب، نارسایی میترال، عوارض مکانیکی، پریکاردیت، تشکیل آنوریسم و ترومبوز جداری از عوارض اصلی مرتبط با بیماری عروق کرونر قلب هستند.
آیا میتوان از بیماری عروق کرونر پیشگیری کرد؟
عادات سبک زندگی که برای درمان بیماری عروق کرونر قلب استفاده میشوند، میتوانند به پیشگیری از آن نیز کمک کنند. یک سبک زندگی سالم میتواند به قوی نگه داشتن شریانها و جلوگیری از انسداد آنها کمک کند. برای بهبود سلامت قلب، این نکات را دنبال کنید:
- سیگار نکشید و از تنباکو استفاده نکنید.
- مصرف الکل را محدود کنید یا ننوشید.
- فشار خون، کلسترول و دیابت را کنترل کنید.
- ورزش کنید و فعال بمانید.
- وزن سالم خود را حفظ کنید.
- رژیم غذایی کم چرب و کم نمک سرشار از میوه، سبزیجات و غلات کامل داشته باشید.
- استرس را کاهش داده و مدیریت کنید.
- روزانه ۷ تا ۹ ساعت بخوابید.
چه زمانی باید به پزشک مراجعه کرد؟
دکتر قلب به بیمار خواهد گفت که چند وقت یکبار باید برای آزمایش یا پیگیری مراجعه کند و در صورت داشتن موارد زیر به او مراجعه کند:
- علائم جدید یا متغیری را تجربه کند.
- عوارض جانبی داروهای خود را داشته باشد.
- در مورد وضعیت یا برنامه درمانی خود سؤال یا نگرانی داشته باشد.
آیا بیماری قلبی خطرناک است؟
بیماری قلبی یکی از اصلیترین علل مرگ و ناتوانی در جهان است و میتواند خطرات جدی برای سلامت فرد ایجاد کند. این بیماریها شامل بیماری عروق کرونر، اختلال ریتم قلب، نارسایی قلبی و بیماریهای دریچهای قلب هستند. بیماری قلبی زمانی خطرناک میشود که جریان خون به عضله قلب کاهش یابد یا قلب نتواند خون را به طور مؤثر پمپاژ کند، که در موارد شدید ممکن است منجر به سکته قلبی ناگهانی یا نارسایی قلبی شود.
عوامل خطرزای مختلفی مانند فشار خون بالا، دیابت، چربی خون بالا، سیگار کشیدن و سبک زندگی کم تحرک، احتمال ابتلا به بیماری قلبی را افزایش میدهند. تشخیص زودهنگام و مدیریت صحیح این بیماریها میتواند از عوارض جدی و مرگ و میر جلوگیری کند.
توصیه تیم دارو دات کام به شما
فهمیدن اینکه بیماری عروق کرونر قلب دارید، میتواند باعث ایجاد ترکیبی از احساسات شود. ممکن است در مورد چگونگی وقوع این اتفاق گیج شوید. ممکن است احساس غم کنید یا آرزو کنید که کاش بعضی کارها را طور دیگری انجام داده بودید تا از این تشخیص جلوگیری میکردید. اما اکنون زمان آن است که به جلو نگاه کنید، نه به عقب. هرگونه احساس گناه یا سرزنشی را که احساس میکنید، رها کنید.
در عوض، از همین امروز متعهد شوید که برای کمک به قلب خود برنامهای تدوین کنید.با پزشک خود همکاری کنید تا تغییراتی در سبک زندگی ایجاد کنید که برای شما قابل مدیریت باشد.
اگر هم این بیماری را ندارید ولی نگران این بیماری هستید یا در خانواده فردی این بیماری را دارد به شما توصیه میکنم نگران نباشید شما با رعایت سبک زندگی و انجام تست های غربالگری ساده میتوانید از مبتلا شدن به این بیماری جلوگیری کنید.
اگر سوالی دارید، در بخش نظرات بنویسید تا کارشناس سلامتی دارو دات کام پاسخ دهد.
سوالات متداول
شایعترین علائم بیماری کرونر قلب چیست؟
شایعترین علائم شامل درد، فشار یا سفتی در قفسه سینه یا آنژین، تنگی نفس و خستگی غیرعادی هستند. این علائم ممکن است در گردن، شانه، بازو یا فک نیز احساس شوند و در موارد شدید به حمله قلبی منجر شوند.
آیا بیماری عروق کرونر قابل برگشت است؟
باید توجه داشت که اگر بعد از درمان جراحی یا حین درمان دارویی بیمار همچنان در سبک زندگی اش تجدید نظر نکند و همچنان خود را در معرض ریسک فاکتور های قلبی قرار دهد مجدد دچار تنگی عروق کرونر میشود.
آیا بیماری کرونر قابل درمان است؟
این بیماری بهطور کامل درمان نمیشود، اما با تغییر سبک زندگی، دارودرمانی، آنژیوپلاستی یا جراحی میتوان علائم را مدیریت و خطر عوارض جدی را کاهش داد.
آیا بیماری عروق کرونر قلب ژنتیکی است؟
تا حدودی بله سابقه خانوادگی بر خطر ابتلا به بیماری عروق کرونر قلب تأثیر میگذارد، اما بسیاری از عوامل خطر دیگر هیچ ارتباطی با ژنتیک شما ندارند. انتخابهایی که هر روز انجام میدهید، تأثیر زیادی بر خطر ابتلا به بیماری عروق کرونر قلب شما دارند.
قلب و عروق یعنی چه؟
قلب عضلهای است که خون را به سراسر بدن پمپ میکند و عروق شامل شریانها و وریدها هستند که خون را بین قلب و اعضای بدن حمل میکنند.
چگونه متوجه گرفتگی عروق قلب شویم؟
گرفتگی عروق قلب معمولا با علائمی مانند درد قفسه سینه، تنگی نفس یا خستگی بروز میکند و با آزمایشهایی مانند نوار قلب، تستهای استرس و تصویربرداری عروق یا همان آنژیوگرافی، تشخیص داده میشود.
تفاوت بیماری کرونر و نارسایی قلبی چیست؟
بیماری کرونر به تنگی یا انسداد رگهای خونرسان قلب گفته میشود، در حالی که نارسایی قلبی وضعیتی است که در آن قلب قادر به پمپ مناسب خون به بدن نیست؛ نارسایی قلبی میتواند از بیماری کرونر ناشی شود.
آترواسکلروز چیست؟
آترواسکلروز، تجمع چربی، کلسترول و سایر مواد دیگر در دیواره رگها است که باعث سفتی و باریک شدن آنها میشود و جریان خون را محدود میکند.
علت باریک شدن رگ قلب چیست؟
باریک شدن رگهای قلب عمدتاً بهخاطر تجمع پلاکهای چربی و کلسترول در دیواره داخلی شریانها اتفاق میافتد و عوامل خطر شامل فشار خون بالا، کلسترول بالا، دیابت، سیگار و سبک زندگی ناسالم هستند.
ارتباط بین سیگار کشیدن و بیماری قلبی چیست؟
سیگار کشیدن به آسیب به دیواره عروق و افزایش تجمع پلاکها کمک میکند، که موجب باریک شدن رگها، کاهش جریان خون به قلب و افزایش خطر بیماری کرونر، حمله قلبی و سایر مشکلات قلبی میشود.
چه کسانی به بیماری عروق کرونر قلب مبتلا میشوند؟
معمولا افراد مبتلا به این بیماری دارای ریسک فاکتور هایی نظیر پرفشاری خون، دیابت، کم تحرکی، بالا بودن چربی خون، زمینه خانوادگی، مصرف سیگار و افراد پرتنش هستند.
مطالب این مقاله صرفاً جهت اطلاعرسانی است و هرگز جایگزین توصیه، تشخیص یا درمان پزشک متخصص نمیشود. قبل از هرگونه تصمیم درمانی، ابتدا با پزشک خود مشورت کنید.
منابع مقاله:
mayoclinic | mayoclinic | clevelandclinic | cdc | ncbi | heart | nhs | medlineplus























نظرات